Компрессионный перелом поясничного отдела позвоночника: лечение и последствия
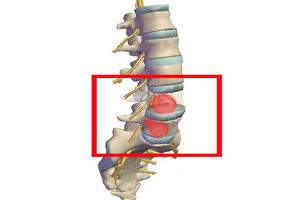
Осью организма является позвоночник, состоящий из отдельных позвонков, которые в нормальном виде прочные, выдерживают сильные нагрузки.
Но у костной ткани при ударе прочность ограничена, и при некоторых болезнях она приобретает хрупкость.
В итоге при некоторых обстоятельствах возникает компрессионный перелом.
При сильном переломе поврежденная задняя область позвонка может проникнуть в позвоночный канал, действуя на спинной мозг и нарушая его. Подобный процесс появляется медленно и после подобных травм не сразу становятся заметными неврологические симптомы.
Чаще всего может повреждаться поясничный отдел, так как на него приходятся высокие нагрузки и болезни дегенеративно-дистрофического характера. В основном страдают первые позвонки в результате сдавливания нервных корешков.
Каким образом можно получить травму?
Перелом позвоночника относится к серьезным патологиям, может быть осложненным и неосложненным. У неосложненного имеются маловыраженные признаки в виде неинтенсивных болей, поэтому пациенты не обращаются в больницу. Но перелом доставляет дискомфорт в повседневной жизни, может вызывать серьезные осложнения в будущем.
Такой перелом отличается от других повреждений картиной нарушений, а также процессом, происходящим при получении травмы.
Нарушение возникает при сдавливании одним позвонком другого или одновременно нескольких отделов, когда нарушается целостность конструкции и костных тканей.
Выделяют несколько форм компрессионного перелома позвоночника. Если поврежденные отделы позвоночника остаются на своих местах, то это называется стабильным переломом. При смещении позвонков в разные зоны нарушение называется нестабильным.

Существует несколько причин, вызывающих компрессионный перелом в области поясничного отдела позвоночника:
- падение с большой высоты;
- травмирование при аварии;
- огнестрельное ранение;
- спортивные повреждения;
- остеопороз, опухолевые разрастания в области позвоночника и остальные нарушения, снижающие прочность костных тканей.
К перелому могут приводить падения на область таза, спину или ноги, прыжки с приземлением на ягодицы или ноги, неправильные нагрузки при спортивных занятиях или незначительные резкие удары.
Перелом позвоночного столба может появляться при «проседании» хряща в мезпозвонковом диске, который теряет амортизирующие функции при появлении некоторых болезней. При этом костные структуры становятся незащищенными, и небольшого воздействия становится достаточно для повреждений.
На появление подобных нарушений оказывает влияние неправильное питание, нарушение обмена веществ и эндокринных функций, избыточный вес, несоответствующее усвоение кальция. Немалое воздействие в разрушении костей играет сифилис, раковые образования и туберкулез.
Степень тяжести травмы
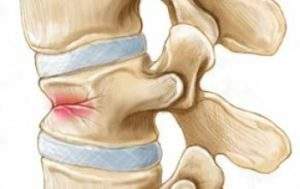
Компрессионный перелом подразделяются по степеням тяжести. Врачи выделили первую степень (с незначительным смещением, уменьшением высоты позвонка до 50% объема), вторую степень (с 50%-ным смещением от нормального состояния) и третью степень (со значительным смещением и уменьшением позвонка).
Иногда повреждение может развиваться в скрытой и неосложненной форме, когда у человека проявляются слабо выраженные боли. Опасность подобного перелома заключается в его последствиях, связанных с радикулитом и остеохондрозом.
Симптомы в зависимости от локализации травмы
Компрессионный перелом позвоночника поясничного отдела проявляется следующей симптоматикой общего характера:
- боли, которые появляются в любом положении и бывают разными (острого или умеренного характера);
- слабость и онемение конечностей;
- частичная хромота;
- неприятные ощущения при опорожнении кишечника и мочевого пузыря;
- потеря сознания, тошнота и слабость.
Такая симптоматика является характерной для любых типов переломов в поясничной области. Но существуют признаки, которые разнятся в зависимости от зоны травмирования.
В состав поясничного отдела входит 5 позвонков, каждый из которых может повреждаться с той или иной вероятностью. В некоторых случаях при переломе повреждается несколько сегментов. От номера поврежденного позвонка будет определяться локализация болей.
Например, при нарушении 4-го и 5-го позвонков будут проявляться болевые ощущения в пояснице, и переходить в паховую область. При нарушении вышерасположенных позвонков боль будет появляться в поясничной области, отдавая в верхнюю область тела.
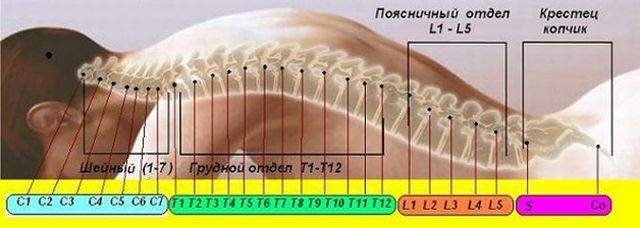
Итак, особенности перелома позвоночника в зависимости от размещения позвонка в области поясничного отдела:
- Перелом 1-го позвонка. Этот позвонок является самым уязвимым и часто разрушается его тело. При отсутствии осложнений и повреждения спинового мозга, а также в случае своевременной терапии определяется высокий прогноз на полное выздоровление. Из-за высоких нагрузок на 1 позвонок, он часто страдает от травм, полученных при остеопорозе и в результате сильных механических воздействий.
- Перелом 2-го позвонка. Второй позвонок повреждается реже первого. И происходит по такими же высокими нагрузками. Из-за сильного нарушения структуры 2-го позвонка происходит «разбалтывание» всего сегмента, что будет проявляться также в области первого и третьего позвонков. Если не назначить лечение этого состояния, то нарушение может перейти на верхние и нижние участки позвоночного столба.
- Травма в области 3-го позвонка. Для повреждения 3 позвонка существует меньшая вероятность. Часто он повреждается в результате ударов по зоне его локализации. Назначается стационарное лечение, а в зависимости от уровня тяжести может понадобиться операция. Из-за неправильно подобранного лечения в данной зоне появляется нестабильность, спондилопатия и хронические боли.
- Повреждение в области 4-го позвонка. Этот позвонок также редко повреждается. Как правило, на его теле появляются трещины из-за компрессии, нарушений во 2 и 3 позвонках.
- Перелом 5-го позвонка. Последний позвонок соединяется с основанием крестца. Часто его перелом появляется при падении на ягодицы и повреждение крестца. В основном болевые ощущения появляются в поясничной зоне, но могут распространяться на паховую область.
Что нужно знать про компрессионный перелом позвоночника, спрашивали, — отвечаем:
Постановка диагноза
Диагностические исследования при компрессии поясничного отдела не сложные. Травму можно определять при визуальном осмотре на основании жалоб пациента и по характеру повреждения.
Также может проявляться видимая деформация. Определить спинальную травму можно шевелением ногами, проверкой чувствительности кожи стерильной иглой.
В стационарных условиях проводится рентгенография отдела поясницы в 2 проекциях (боковой и прямой). Также врач может назначить МРТ и компьютерную томографию.
Комплекс медицинских мероприятий
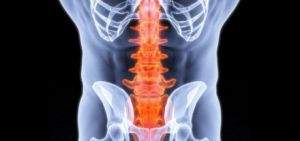
Лечение при подозрении на компрессионный перелом поясничного отдела позвоночника должно быть оперативным, чтобы избежать серьезных последствий травмы.
Сначала предоставляется доврачебная помощь (несколько человек кладут пострадавшего на носилки, на зону перелома накладывается повязка или корсет, при болях делается антиболевая терапия). На следующем этапе проводится медицинское исследование, консервативное или хирургическое лечение, а также контролируется восстановительный период.
Часто не требуется оперативное вмешательство, но иногда его избежать не удается. Так как для лечения используются следующие методы:
- Лекарственные препараты. Медикаменты предназначены для снятия болевых ощущений.
- Снижение физической активности (в ходьбе и вертикальном положении сидя, стоя). Пожилым пациентам рекомендуется постельный режим.
- Фиксация поясничного отдела корсетом, который освободит позвоночный столб от лишних нагрузок.
- Вертебропластика. С помощью такого метода укрепляется и восстанавливается поврежденная область спины. В процессе процедуры в поврежденный область вставляется тонкая спица, через которую проходит специальный раствор. Под рентгеном проводится контроль. Для восстановления пациенту нужны сутки, после чего его двигательная активность снижается.
- Кифопластика. Процедура основана на выполнении нескольких разрезов, через которые в позвонок вводится баллон, надувается до нужной величины и в область повреждения заливается специальный цемент. Процедура позволяет фиксировать положение позвоночника и нормализовывать его параметры.
- Проведение операции. Вмешательство проводится при повреждении нервных окончаний. В процессе манипуляций специалист удаляет поврежденные области, пережимающие спиной мозг с нервами, заменяя их на металлические имплантаты.
- Иногда может выполняться вытяжка поясничной области (одномоментная под местной анестезией на ортопедическом столе, репозиция – постепенное изменение наклонного угла на ортопедической кровати).
Реабилитационный период
Основной целью реабилитации является разработка позвоночных суставов после снятия корсета или гипса, укрепление слабого мышечно-связочного аппарата и профилактика осложнений.
Чаще всего используется специальный комплекс ЛФК, дополнительно назначается физиотерапия, электростимуляция, мануальная терапия и массаж.
В реабилитационном курсе выделяется 3 этапа: сначала восстанавливается работа систем и органов, укрепляется корсет мышц и проводиться подготовка к вертикальному положению. Длительность реабилитационного периода зависит от тяжести повреждений.
ЛФК можно выполнять в стационаре или дома под контролем специалиста. Также рекомендуется посещать бассейн.
Комплексы упражнений ЛФК при компрессионном переломе для каждого отдела позвоночника от шейного до поясничного:
В чем опасность травмы
При компрессионном переломе позвоночника могут проявляться осложнения, частым из которых является нестабильность позвоночного столба в области поясничного отдела, неврологические нарушения и кифотическая деформация (появление полого или остроконечного горба в грудном отделе).
При компрессии 3 степени риск появления тяжелых последствий повышается.
Чтобы не появились осложнения, следует незамедлительно обратиться к специалисту для диагностики и лечения.
Как избежать ненужных проблем
В первую очередь необходимо избегать ненужных рисков. Надо соблюдать правила дорожного движения, избегая аварий, придерживаться техники безопасности на производстве, тренировать мышцы спины и правильно питаться.
Если травмы позвоночника избежать не удалось, следует потреблять продукты, содержащие витамины и микроэлементы.
Необходимые вещества:
- в молочной продукции, капусте, рыбе содержится кальций;
- в листовых овощах, креветках, бананах и орехах содержится магний;
- витамин В6 и фолиевая кислота входят в состав бобов, бананов, свеклы, капусты и печени;
- цинк содержится в морепродуктах, грецких орехах, овсяной и гречневой крупе.
Из рациона следует исключить крепкий чай, кофе, лимонад, жирные продукты, алкоголь.
Также к профилактическим мероприятиям относят осторожность при спортивных занятиях, активном отдыхе и лечение остеопороза.
Компрессионный перелом позвоночника и его лечение
Компрессионный перелом позвоночника – травма, возникающая под воздействием большой силы. При таком переломе в позвоночный канал смещаются обломки позвонка, что представляет опасность для жизни. Компрессионный перелом может возникнуть в любом отделе позвоночника, наиболее частая его локализация – нижняя часть грудного отдела и поясница. Самым опасным считается компрессионный перелом шейного отдела позвоночника, он может привести к мгновенной смерти.
Причины
- Падения с высоты;
- Удар в спину при травмах;
- Автомобильные аварии;
- Остеопороз;
- Метастазы онкологических опухолей, которые давят на позвоночный столб.
Неотложная помощь
Порой грамотное оказание неотложной помощи решает исход заболевания. Если после аварии или травмы есть подозрение на компрессионный перелом позвоночника, необходимо:
- Уложить больного на твердую поверхность;
- Вызвать скорую помощь;
- Подложить что-нибудь мягкое под область перелома;
- Транспортировать больного в стационар в положении лежа на животе.
Лечение
Ни о каких народных или альтернативных методах лечения здесь речь не идет. Вылечить компрессионный перелом позвоночника возможно только в условиях стационара! Курс лечения длительный, после него больному требуется грамотная реабилитация под наблюдением специалистов.
При поступлении пациента в стационар врач-хирург совместно с врачом — неврологом выбирают метод лечения. Предпочтение консервативным методам отдается в том случае, если у больного нет ярких неврологических симптомов. Первоочередная задача в начале лечения – максимально освободить позвоночник от нагрузки, т.е. обеспечить неподвижность поврежденному отделу. Для этого применяют различные фиксирующие повязки, всевозможные корсеты для позвоночника. Строгий постельный режим обязателен для таких пациентов. Сращение поврежденных позвонков длиться не менее трех месяцев, поэтому больной должен знать, что даже при отсутствии болевого синдрома здоровым его считать нельзя. Если же беспокоят боли, применяется медикаментозное обезболивание – как в таблетках, так и в уколах.
В случаях тяжелого компрессионного перелома проводится срочная хирургическая операция.
На весь период лечения физические нагрузки исключаются полностью. Физиотерапевтическое лечение, гимнастика, массаж при компрессионном переломе позвоночника в остром периоде не проводится.
Восстановление
Реабилитация после компрессионного перелома позвоночника начинается только на фоне полного выздоровления, т.е. после сращения позвонков. После снятия корсета реабилитационные мероприятия будут направлены на устранение последствий длительной неподвижности пациента. Активность таких мероприятий напрямую зависит от тяжести повреждения позвоночника и спинного мозга. К числу обязательных лечебных мероприятий в период восстановления можно отнести:
- Физиотерапевтические процедуры (УФО, УВЧ, озокерито — и парафинолечение);
- Лечебную физкультуру (ЛФК);
- Массаж.
Они позволяют ускорить регенерацию тканей, улучшить кровообращение, лимфоток. Современные комплексы ЛФК позволяют добиться прекрасных результатов. Очень важно совмещать упражнения для восстановления позвоночника с дыхательной гимнастикой. Особенно важны дыхательные упражнения для пациентов, перенесших компрессионный перелом грудного отдела.
Заметим, что весь комплекс реабилитационных мероприятий лучше проводить в профильном санатории, в амбулаторных условиях это попросту неудобно.
Другие методы восстановления
Именно теперь, в период восстановления, вы можете обратить свои взгляды к народным рецептам и услугам врачей-остеопатов. Мануальная терапия способна творить чудеса, но только в том случае, если проводит ее дипломированный специалист. Не забывайте об этом. Обращайтесь за такой помощью только в клиники, имеющие лицензию, но ни в коем случае не к частникам, какими бы регалиями они не обладали. Народные рецепты в виде растираний, примочек, компрессов применять можно, но тоже после обсуждения с лечащим врачом.
Особенности питания
В рационе питания пациента, перенесшего компрессионный перелом позвоночника, преимущество должно отдаваться продуктам с высоким содержанием следующих микроэлементов и витаминов:
- Кальций. Он содержится в молочных продуктах, миндале, капусте, рыбе лососевых пород.
- Магний. Его много в орехах, листовых овощах, бананах, креветках.
- Цинк. Очень много цинка содержат морепродукты, есть цинк в гречневой и овсяной крупе, грецких орехах.
- Фолиевая кислота и витамин В 6. Содержится в печени, бананах, бобах, капусте, свекле.
Все эти витамины и микроэлементы способствуют быстрому образованию костной мозоли и заживлению перелома.
Есть так же перечень продуктов, который следует исключить из питания т пациентов с переломами. Это:
- Кофе, крепкий чай, лимонад. Кофеин способствует вымыванию кальция.
- Жирные продукты. Жир мешает кальцию правильно всасываться.
- Алкоголь. Нарушает работу клеток, способствует их разрушению.
В заключение статьи хочется сказать несколько слов о профилактике компрессионных переломов. В первую очередь — это соблюдение осторожности при занятиях спортом и активном отдыхе, в пожилом возрасте – профилактика и лечение остеопороза. И, конечно, питание, богатое кальцием!
Комментарии
Вероника — 17.05.2015 — 11:44
- ответить
- ответить
- ответить
георгий — 27.05.2015 — 00:38
- ответить
Шабиби — 25.12.2015 — 04:03
- ответить
даша — 14.04.2016 — 12:28
- ответить
Евгения — 27.06.2016 — 23:04
- ответить
- ответить
Nastik — 01.03.2017 — 11:51
- ответить
Виктор — 23.07.2017 — 21:54
- ответить
Талгат — 15.10.2017 — 19:49
- ответить
Валя — 04.12.2017 — 15:09
- ответить
Гость — 18.12.2017 — 00:21
- ответить
Добавить комментарий
Моя спина.ру © 2012—2018. Копирование материалов возможно только с указанием ссылки на этот сайт.
ВНИМАНИЕ! Вся информация на этом сайте является лишь справочной или популярной. Диагностика и назначение лекарств требуют знания истории болезни и обследования врачом. Поэтому мы настоятельно рекомендуем по вопросам лечения и диагностики обращаться к врачу, а не заниматься самолечением. Пользовательское соглашениеРекламодателям
Болезни Келлера 1 и 2 относятся к остеохондропатиям – патологиям костной и хрящевой ткани, развивающимся на основе недостаточности местного кровообращения.
Причины
Патологические изменения, которые при этом заболевании наблюдаются в костях и суставных хрящах, носят название асептический некроз. Что может быть причиной появление проблем с микроциркуляцией:
- Частая травматизация.
- Ношение некомфортной и тесной обуви.
- Чрезмерные нагрузки на опорно-двигательный аппарат.
- Эндокринные нарушения (сахарный диабет, расстройства функций щитовидной железы, надпочечников и др.).
- Плоскостопие и другие деформации стопы.
- Генетическая предрасположенность.
Независимо от локализации патологического процесса для этой группы заболеваний характерно хроническое течение и достаточно благоприятный прогноз при своевременном и правильном лечении. Также вполне типичным является медленное начало и продолжительное течение без выраженных обострений.
Благодаря современным методам диагностики в большинстве случаев удаётся выявить нарушения в костной и хрящевой ткани на ранней стадии их развития.
Остеохондропатия ладьевидной кости
Болезнью Келлера 1 называют остеохондропатию ладьевидной кости. Превалирующее большинство пациентов – это дети младшего возраста (от 3 до 12 лет). Патологические изменения могут наблюдаться сразу на обеих стопах. Согласно данным клинической статистики, мальчики на порядок чаще болеют, чем девочки. Заболевание, как правило, длиться на протяжении 8–15 месяцев. Затем симптомы начинают медленно проходить.
Клиническая картина
Болезнь Келлера 1 развивается постепенно. Обычно первыми проявлениями остеохондропатии ладьевидной кости является появление болезненных ощущений на тыльной поверхности стопы. Особенности клинической картины:
- В основном усиление боли отмечается при ходьбе и физической нагрузке.
- Жалобы на повышенную усталость ног.
- Иногда боли наблюдаются в ночное время суток.
- Прощупывание тыла стопа может вызывать определённую болезненность.
- Из-за выраженных болезненных ощущений появляется характерная хромота. Ребёнок старается ходить, опираясь на наружный край стопы.
- В области тыльной поверхности может определяться некоторая припухлость, но без клинических симптомов воспалительного процесса.
Несмотря на длительность течения, довольно-таки часто фиксируются случаи самоизлечения.
Диагностика
Основным методом диагностики болезни Келлера 1 является обзорная рентгенография стоп, которая позволяет выявить начальные признаки остеопороза, нарушение процессов окостенения ладьевидной кости и её деформацию. Кроме того, рядом расположенные суставные щели могут быть слегка расширены. Но что делать, когда ещё не наблюдается костной патологии (дорентгенологическая стадия)? На ранних этапах развития заболевания выявить патологический процесс помогут диагностические методы с высокой разрешающей возможностью:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Сцинтиграфия.
- Денситометрия (определение плотности костной ткани).
Арсенал диагностических методов даёт возможность выявить даже самые незначительные изменения в структуре костей и суставов стопы. При остеохондропатии ладьевидной кости стопы также необходимо сделать клинические анализы крови, чтобы исключить наличие воспаления.
У взрослых болезнь Келлера 1 не встречается.
Лечение
Главная цель лечения всех форм остеохондропатий, включая болезнь Келлера 1 – это обеспечить восстановление нормального развития кости, которая подверглась патологическим нарушениям. Необходимо добиться, чтобы на момент окончания формирования скелета кость имела оптимальные размеры и форму. Если полностью пройти весь терапевтический курс, прописанный лечащим врачом, то получить полное излечение достаточно реально.
Как только у ребёнка диагностируется болезнь Келлера 1, сразу полностью исключают физическую нагрузку на поражённую конечность. Стопу следует иммобилизовать (обездвижить) за счёт наложения гипсового сапожка или лонгеты сроком на 30–45 дней. После прекращения иммобилизации рекомендуется ограничить физическую нагрузку на стопу и носить ортопедическую обувь. Кроме того, активно используют различные виды физиотерапевтического лечения, среди которых:
- Электрофорез с сосудорасширяющими лекарственными препаратами.
- Ультразвуковая терапия.
- Электролечение.
- Бальнеотерапия.
- Грязевые аппликации.
Курс лечения и восстановления назначает врач-специалист (как правило, ортопед), учитывая стадию заболевания и состояние ребёнка.
Остеохондропатия головки плюсневой кости
Болезнь Келлера 2 – это остеохондропатия головок плюсневых костей. Основную категорию пациентов составляют дети, подростки и юноши в возрасте от 10 до 21 года. Как показывает статистика, чаще страдают мальчики, чем их сверстницы. Продолжительность заболевания – 1–3 года и зависит от своевременности и эффективности терапии.
Наиболее часто поражаются II и III плюсневые кости.
Клиническая картина
Основные жалобы пациенты предъявляют на интенсивные боли в области плюсневых костей. Отмечается значительное усиление болезненных ощущений при физической нагрузке, ходьбе босиком или в обуви с мягкой подошвой. Какие ещё клинические симптомы будут характерны:
- Болевой синдром носит хронический характер с тенденцией к уменьшению интенсивности.
- Не редкость появление ночных болей.
- Иногда наблюдается некоторая отёчность тыла стопы, без признаков воспалительного процесса.
- Нельзя не заметить, что головки плюсневых костей явно увеличены и деформированы.
- Дети стараются ходить, опираясь на пятку. Это помогает им снять нагрузку с переднего отдела стопы.
- Пальцы укорочены.
- Повреждение или травмы стопы могут провоцировать обострение заболевания.
- Развитие деформирующего артроза на поздней стадии заболевания приводит к возобновлению болевого синдрома.
Диагностика
Патологические изменения в головки плюсневой кости можно выявить с помощью рентгенологического метода исследования. Какие структурные нарушения будут характерны для болезни Келлера 2:
- 1 стадия. Определяется только незначительное уплотнение головки плюсневой кости.
- 2 стадия. Появляются изменения её суставных поверхностей. Увеличивается плотность кости. Суставная щель будет постепенно расширяться.
- 3 стадия. Головка плюсневой кости раздроблена на мелкие фрагменты. Наблюдается рассасывание некротизированных (омертвелых) участков костной ткани. Суставная щель расширена.
- 4 стадия. Отмечается восстановление структуры поражённой кости. Однако головка при этом всё же остаётся деформированной. По форме она может напоминать блюдце. Сама кость несколько укорочена. Кроме того, выявляется сужение суставной щели.
- 5 стадия. На этом этапе головка плюсневой кости полностью восстановится уже не может. Появляются характерные симптомы деформирующего остеоартроза.
Тем не менее на ранних стадиях заболевания рентгенологическая диагностика малоэффективна и приходится прибегать к дополнительным методам исследования. Какие виды диагностики могут назначить для уточнения характера поражения в мелких костях и суставах стопы:
- Компьютерная томография.
- Магнитно-резонансная томография.
- Сцинтиграфия.
- Денситометрия.
Лечение
В большинстве случаев обходятся консервативными методами лечения. На стадии обострения, когда выражен болевой синдром и присутствует отёк стопы, применяют гипсовую лонгету. Иммобилизация стопы (обездвиживание) продолжается в течение 3–4 недель. В это же время активно задействуют различные физиотерапевтические процедуры:
- Электрофорез.
- Ультразвук.
- Диатермия.
- Грязевые компрессы.
- Лазеротерапия.
- Согревающие компрессы.
- Радоновые и сероводородные ванны.
После ликвидации отёчности и болевого синдрома переходят на использование специальной ортопедической обуви, ношение которой позволяет разгрузить передний отдел стопы. Параллельно назначают занятия лечебной физкультурой и сеансы массажа.
Если наблюдаются тяжёлые деформации и выраженные признаки остеоартроза при болезни Келлера 2, то рассматривают вопрос об оперативном лечении. Детям и подросткам стараются как можно дольше проводить консервативную терапию. Радикальные резекции в детском возрасте противопоказаны. Хирургическое вмешательство стараются применять только в крайних случаях, когда все другие методы лечения оказались неэффективными.
Профилактика остеохондропатий
Немаловажную роль в предотвращении развития остеохондропатий играет профилактика. В первую очередь необходимо исключить возможные причины и факторы риска. Определяющее значение имеет контроль веса, избегание травм и повреждений, лечение вторичной костно-суставной патологии, коррекция эндокринных нарушений. Какие ещё рекомендации по профилактики болезней Келлера 1 и 2 могут дать врачи:
- Придерживаться оптимального двигательного режима.
- Регулярные занятия спортом, особенно в детском возрасте, способствуют правильному формированию опорно-двигательного аппарата.
- Сбалансированное питание.
- Выявление групп риска (например, дети с плоскостопием).
Не игнорируйте профилактические медицинские осмотры, которые помогут определить патологию на ранней стадии её развития. Кроме того, обращаться к врачу-специалисту необходимо сразу после появления первых клинических симптомов заболевания.
Лечение грыжи позвоночника поясничного отдела
Грыжа позвоночника — патология с выраженным деформированием межпозвонковых дисков, их разрывом и дальнейшим выпячиванием.
Наиболее часто данные патологические нарушения выявляются в поясничном отделе позвоночника. Около 40 % таких грыж поражают 5, 6 и 3 позвонки от копчика. Реже болезнь наблюдается в шейном и крестцовом отделах.
Рассмотрим особенности строения позвонков и межпозвонковых дисков.
Функции межпозвоночных дисков l4 s1, l5 s1 и др.:
- амортизационная функция, позволяющая безболезненно совершать человеку прыжки, выполнять другие виды физической нагрузки;
- обеспечение нормальной подвижности спины;
- функция связки, которая выражается в скреплении позвоночного столба в единое целое.
Интересные факты о межпозвонковых дисках:
- Из-за изменения высоты данных дисков рост человека ежедневно меняется: вечером люди на 2 см ниже, чем утром.
- Размер позвоночного диска зависит от размера самих позвонков, поэтому диски в крестцовом, поясничном и шейном отделах позвоночника разные.
- Межпозвонковые диски могут выпячиваться до 3 мм. Это считается нормой. Если же они еще больше выходят за пределы позвонков (грыжа 5 мм, 6 мм, 11 мм и т. п.), то это уже патология.
- В теле человека (в среднем) находится 23 межпозвоночных диска.
- Грыжа размером до 4 мм не сопровождается никакими ярко выраженными проявлениями, не провоцирует опасных осложнений. Ее можно лечить в домашних условиях после консультации с врачом.
- В некоторых случаях грыжи позвоночника выявляются случайно при проведении КТ. Если человек до этого не страдал от проявлений защемленного диска, он не нуждается в оперативном лечении, терапии лазером или медикаметами. Для поддержания своего состояния в норме ему будет достаточно массажа и поддерживающей гимнастики.
- Спустя полтора месяца после первичного развития межпозвоночной грыжи у человека полностью пропадают симптомы болей, наступает ремиссия. Однако это не уберегает его от риска повторного обострения.
Часто на форумах употребляется такое выражение, как «смещение диска позвоночника». Это ошибочное утверждение, поскольку межпозвоночный диск очень плотно скреплен с позвонками, с трех сторон соединен со связками. Поэтому он чисто физиологически не может сместиться в сторону и покинуть свое место расположения.
Причины появления выпячивания
Причины развития грыжи:
- Малоактивный (сидячий) образ жизни, при котором на позвоночник не оказывается достаточной физической нагрузки.
- Инфекционные поражения позвоночника (острые или хронические).
- Лишний вес. В таком состоянии на межпозвоночные диски будет оказываться большая нагрузка, что в разы повысит риск развития грыжи.
- Искривление позвоночника в разных стадиях протекания, в т. ч. сколиоз.
- Частые повышенные физические нагрузки на позвоночник, которые бывают у спортсменов или людей, регулярно поднимающих тяжести. Спина подвергается выраженной нагрузке при постоянной сидячей работе или длительном нахождении в одной позе.
- Травмы позвоночника в анамнезе. Особенно опасны компрессионные переломы, вывихи.
- Воздействие хронических дегенеративных изменений в межпозвонковых дисках. Наиболее частая причина грыжи — прогрессирующий остеохондроз.
- Врожденные патологии позвоночника, при которых его позвонки неправильно сформированы или имеют искривленную форму. Это значительно повышает нагрузку на межпозвоночные диски, способствуя их выпячиванию.
Как проявляется болезнь
Позвоночная грыжа, которая локализуется в поясничной зоне, сопровождается следующими симптомами:
| Симптом | Особенности протекания |
| Болезненность | Боль имеет острый простреливающий характер, развивается во время наклонов или физических нагрузок. По мере прогрессирования патологии болезненность может приобретать хронический характер |
| Ишиас или раздражение нерва | Развивается по причине защемления грыжей спинномозговых корешков. Ощущается характерное покалывание в ногах и небольшое онемение. Признаки будут развиваться на той стороне, где располагается сама грыжа |
| Хронические боли | Возникают в запущенных состояниях грыжи, имеют жгучий или тянущий характер |
| Нарушение работы органов таза | Возникают проблемы с мочеиспусканием и дефекацией, развиваются воспалительные процессы в половой системе |
| Кожные проявления | По причине сдавливания сосудов наблюдается бледность кожи или появление красных пятен на спине |
| Паралич | Развивается по причине сдавливания спинного мозга |
Дополнительные признаки развивающейся грыжи:
- слабость;
- снижение трудоспособности;
- нарушение двигательных функций нижних конечностей;
- нарушение сна;
- повышение потливости.
Диагностические меры
Многие пациенты при появлении болей в спине теряются и не знают, какой врач лечит патологии позвоночного столба. Специалисты нескольких профилей имеют прямое отношение к диагностике и дальнейшему лечению грыжи:
- вертебролог;
- невропатолог;
- хирург;
- ортопед;
- физиотерапевт.
Каждый из них вносит свой вклад в лечение грыжи, однако первично больному рекомендуется обратиться к терапевту, который оценит общее состояние, соберет анамнез, выпишет направления на анализы и осмотр к нужным врачам.
Традиционная диагностика:
- Осмотр и пальпация больной зоны позвоночника.
- Расспросы больного о наличии хронических болезней, симптоматики, перенесенных травмах, вредных привычках и т. п.
- Оценивание рефлексов, которые обычно проводит невропатолог.
- Оценка функциональности: больного просят пройтись, наклониться или поднять ногу.
- Рентгенография позвоночника.
- Компьютерная томография.
- МРТ.
При подозрении на осложнения назначаются клинические анализы крови и мочи, дополнительные консультации специалистов (уролога, гинеколога для женщин и т. п.).
Как лечить грыжу позвоночника поясничного отдела
Консервативные методы лечения грыжи:
- курс медикаментозной терапии;
- оперативное лечение (проводится строго по показаниям);
- физиотерапия;
- лечебная гимнастика, как один из самых эффективных способов лечения (может практиковаться по методике Бубновского);
- массаж.
По окончании терапии при грыже дисков позвоночника больному для ускорения процессов восстановления рекомендуется проводить санаторно-курортное лечение.
Какой врач лечит грыжу? Занимается подбором терапии ревматолог и невропатолог, может быть необходима консультация хирурга и ортопеда.
Способы терапии болезненных состояний
При грыже пациенту может назначаться медикаментозное лечение (особенно эффективен Ксефокам), терапия лазером, физиопроцедуры.
Подробнее
Лучшие методы физиотерапии:
| Название процедуры | Особенности проведения | Результаты лечения |
| Мануальная терапия | Воздействие на больную область позвоночника мануальным терапевтом. Курс лечения — не менее десяти сеансов | Улучшение кровообращения и обмена веществ |
| Гирудотерапия | Лечение пиявками | Улучшение кровообращения, снятие спазма |
| Криотерапия | Воздействие на позвоночник холодом | Нормализация микроциркуляции крови в тканях |
| Магнитотерапия | Лечение магнитным полем | Устранение отека, воспаления и болезненности |
| Лазеротерапия | Лазерное облучение | Ускорение регенерации тканей, нормализация состояния нервных соединений |
| УВЧ-терапия | Воздействие электромагнитными полями | Профилактика осложнений |
Как лечат грыжу физиопроцедурами, можно посмотреть на видео, а узнать мнение о результатах терапии — посетив форумы с отзывами пациентов.
Противопоказания к процедурам физиотерапии:
- период беременности и лактации;
- нарушение свертываемости крови;
- онкологические патологии;
- кожные заболевания;
- индивидуальная непереносимость;
- аллергия в острой форме.
Лечение грыжи Шморля в пояснице
Грыжа Шморля сопровождается прорывом хрящевой ткани в позвонковое тело. Спровоцировать её могут разные причины (остеопороз, возрастные изменения, сутулость и т. п.).
Как лечить такую грыжу, будет решать лечащий врач. Обычно назначается комплексная терапия: медикаменты, упражнения, физиопроцедуры, лечебный массаж. Ожидаемые результаты:
- снижение болезненности;
- устранение мышечного напряжения;
- ускорение процесса реабилитации;
- снижение риска осложнений, перехода болезни в хроническую форму.
Лечебный массаж можно выполнять только в периоды ремиссии болезни, когда нет острых болей.
Чтобы массаж оказался для пациента полезным, важно соблюдать правила его проведения:
- Выполнять массаж должен только специалист.
- Во время процедуры нельзя делать резких и грубых надавливаний, которые заставят человека чувствовать боль.
- С каждым сеансом массажа сила надавливаний должна постепенно увеличиваться.
- Массаж следует начинать с легких растирающих и поглаживающих движений.
- Процедуру нужно проводить в положении лежа на животе. Под грудь больногоподкладывается специальный валик.
Противопоказания к массажу:
- онкологические патологии;
- высокая температура;
- кожные поражения;
- активная аллергия;
- гнойные поражения кожи;
- сильные боли в спине.
Для эффективной реабилитации пациентам с грыжей Шморля рекомендуется в течение пары месяцев проходить программу восстановления в специальных санаториях у высококвалифицированных реабилитологов и врачей.
Специализированные санатории в Московской области для пациентов с грыжей:
- Санаторий «Удельная». Этот пансионат предоставляет полноценное пятиразовое питание. Его сервис оценивается пациентами, как средний, принадлежит к эконом-классу.
- Санаторий «Заря». Учреждение предоставляет комфортные условия для своих посетителей, обеспечивает их трехразовым питанием.
Достойны внимания пациентов с грыжей санаторий «Валуево», Успенский оздоровительный комплекс «Сосны» и реабилитационный пансионат «Каширские роднички».
При выборе санатория важно, чтобы у него были хорошие условия и всесторонние восстановительные программы. Не будет лишним проконсультироваться с врачом и спросить, какой санаторий лучше в вашем случае.
Фото и видео санаториев в Самаре, Московской области, других городах можно посмотреть на сайтах данных учреждений, где также можно ознакомиться с отзывами посетителей.
Выздоровление без операции
Консервативная медикаментозная схема лечения грыжи:
- НПВС для устранения воспалительного процесса и снижение болезненности. Используются Ксефокам, Диклофенак (уколы для лечения или мазь), Вольтарен гель, Анальгин, Кеторол.
- Препараты на гормональной основе в виде мазей (Эколом, Тиакорд, мазь Преднизолон). Данные сильнодействующие препараты используются при выраженном болевом синдроме, когда обычные анальгетики уже не помогают.
- Витаминные комплексы. Наиболее полезны витамины группы В, восстанавливающие нервные структуры.
- Антибиотики. Их назначают после оперативных вмешательств для предотвращения осложнений (Азитромицин и Цефтриаксон).
- Хондропротекторы (Структум).Нужны для быстрого восстановления хрящевой ткани. Принимать их нужно не менее трех месяцев подряд.
Схема приема и общий курс терапии подбирается лечащим врачом индивидуально (в зависимости от степени запущенности патологии, ее первопричины, симптоматики и т. п.).
Курс лечения при грыже — длительный, может повторяться в периоды обострения заболевания.
Операция
Оперативное лечение грыжи практикуется только в крайнем случае. Прямые показания к операции:
- длительные сильные боли, которые не устраняются медикаментами;
- неврологические нарушения, выражающиеся в параличе и резком ухудшении чувствительности;
- развитие тяжелых осложнений в виде поражения спинного мозга.
При межпозвоночной грыже могут применяться следующие виды оперативных вмешательств:
- Протезирование. Пораженный межпозвоночный диск удаляется, а на его место устанавливается искусственный аналог, который будет выполнять те же функции.
- Ламинэктомия — удаление части диска и вскрытие спинномозгового канала.Процедура довольно опасная, практикуется все реже.
- Эндоскопическое удаление грыжи — через прокол на коже. Это наименее травматическая операция.
- Лазерное удаление грыжи.
Общий восстановительный период после таких операций включает три этапа.
Во время начального восстановительного периода (7-10 дней) человеку показано полностью ограничить нагрузки на спину.
Средний период реабилитации продолжается в течение двух месяцев. В это время пациенту желательно проводить лечебную гимнастику, физиопроцедуры.
Поздний период восстановления направлен на возобновление функций позвоночника, профилактику образования новых грыж. Рекомендуется лечиться в санаториях.
Несмотря на эффективность большинства операций при грыже позвоночника, они могут вызвать осложнения у больных (развиваются более чем в 50 % всех случаев):
- Осложнения после наркоза в виде рвоты и тошноты, головокружения, слабости.
- Хроническая болезненность. Усиление боли после некоторых операций. Связано это с повреждением хирургом нервных волокон. Устранить поможет только повторное оперативное вмешательство или длительный период реабилитации.
- Кровотечение — во время операции или после нее. Случается вследствие повреждения сосуда.
- Тромбы, которые чаще всего образуются в сосудах ног. Осложнение очень опасно: есть риск отрыва тромба и закупоривания им сосуда сердца.
- Повреждение спинного мозга, что грозит параличом.
- Образование новых грыж при повреждении межпозвонковых дисков.
Лечение упражнениями
Лечебная гимнастика при грыже поясничного или крестцового отдела является обязательной, так как снижает болезненность, облегчает общее самочувствие. Упражнения улучшают кровообращение, выступают, как профилактика атрофии мышц спины.
Комплекс ЛФК по Бубновскому при грыже позвоночника:
- Стать ровно, положить руки на талию. Делать медленные наклоны в стороны, назад и вперед.
- Сесть на стул, выпрямить спину. Медленно наклоняться вниз. Также можно проводить вращения головой для разминки мышц.
- Стать ровно, поставить ноги вместе. Выполнять круговые вращения тазом в одну сторону, а затем во вторую.
- Лечь на спину, положить руки вдоль туловища. Напрягать и расслаблять мышцы живота.
- Лежа на спине, поставить ноги вместе. Проводить медленные подъемы таза. Повторять десять раз.
- Лечь на живот, опереться о вытянутые руки. Прогнуть спину максимально сильно, однако не резко, чтобы не чувствовать боли.
- Лечь на спину, согнуть одну ногу в колене. Подтянуть ее к ягодице, оказывая руками сопротивление. После повторить упражнение с другой ногой.
Дополнять зарядку для лечения болезни можно подтягиванием на турнике, плаванием. Главное — регулярность тренировок, поэтому специалисты советуют выполнять упражнения не менее 1-2 раз в день.
Что такое блокады
Лечебные блокады – это процедуры инъекций с анестетиками, которые помогают снять боль и спазм в мышцах при грыже. Эффект от блокады — до нескольких дней.
Для блокад применяются кортикостероиды с гидрокортизоном, Новокаин и Лидокаин. Для обезболивания нервных волокон больному вводится 20 мл препарата за один укол.
Противопоказания к лечебным инъекциям:
- Острые респираторные или инфекционные болезни, которые сопровождаются высокой температурой.
- Плохая свертываемость крови.
- Индивидуальная непереносимость вводимых препаратов.
- Тяжелые заболевания сердца.
- Нервные расстройства, нестабильное психоэмоциональное состояние.
- Склонность к судорогам.
- Беременность.
- Заболевания печени.
Несмотря на высокую эффективность таких блокад, они имеют существенный недостаток – риск осложнений. Это:
- аллергические реакции, возникающие на вводимые препараты;
- паралич, который может возникнуть при повреждении нервных волокон;
- занесение инфекции во время укола;
- нарушение работы мочевого пузыря;
- повреждение сосудов и попадание препаратов в кровь, что грозит не только болью, но и анафилактическим шоком.
Советы врача
Рекомендации лечащих докторов:
- в течение всего периода лечения нужно всячески оберегать себя от физических нагрузок на спину;
- избегать резких поворотов и наклонов, которые способны вызвать очередное ущемление грыжи и нервных корешков;
- избегать сквозняков;
- для правильного восстановления позвоночника спать нужно на жестком матраце с тонкой подушкой;
- использовать ортопедический корсет, который будет одновременно выравнивать позвоночник и оберегать его от очередного защемления грыжи.
Пациентам с грыжей нельзя долго находиться в неподвижном сидячем положении — это может спровоцировать сильную нагрузку на позвоночник и очередной приступ боли.
Профилактические меры
В некоторых случаях человек имеет повышенную предрасположенность к образованию грыжи позвоночника. При соблюдении нижеописанных правил он сможет значительно снизить риск прогрессирования данного заболевания. Рекомендации по профилактике:
- Оберегать себя от различных травм позвоночника, вовремя лечить его повреждения (особенно переломы).
- Регулярно выполнять зарядку и профилактические укрепляющие упражнения для спины.
- Отказаться от длительного пребывания в сидячем положении. При работе за компьютером важно делать частые перерывы для разминки.
- Не допускать ожирения. Соблюдать диету и регулярно посещать спортзал при лишнем весе.
- Отказаться от подъема тяжестей и прочих перегрузок спины.
- Регулярно принимать витаминные комплексы, хондропротекторы.
- Иметь хорошо сбалансированный рацион, в котором обязательны белковые продукты, овощи, фрукты, мед, орехи, кисломолочные продукты, морская капуста. Полезны для хрящей студни из отваров костей говядины, заливное, холодцы.
- Отказаться от курения: вредная привычка негативно отражается на кровообращении и хрящевых тканях, делая человека более подверженным дегенеративным патологиям.
Что будет при отказе от лечения
Если намеренно откладывать поход к врачу и начало терапии, грыжа постепенно начнет прогрессировать, провоцируя опасные последствия (осложнения в таком случае наблюдаются у 15 % больных).
Лечение остеохондроза Подробнее >>
Грыжа поясницы провоцирует такие осложнения:
- Поражение нервных волокон, сильные боли в спине, нарушение походки, онемение ног и слабость мышц. Нередко отсутствует коленный рефлекс.
- Паралич нижних конечностей может проявляться в сильной атрофии мышц и снижении чувствительности ног. Поражение бывает, как одно-, так и двусторонним и развивается спустя 5-6 лет после начала заболевания.
- Нарушение функций половой системы, которые особенно выражены у мужчин. Спровоцировать такое состояние способны защемленные корешки спинномозгового нерва в зоне поясницы.
- Сбои в работе мочевого пузыря, недержание мочи.
- Сильное поражение спинного мозга — одно из наиболее опасных последствий, так как может вызвать паралич тела ниже поясницы.
- Патологические изменения в половой системе у женщин могут проявляться в виде опущения матки и болей в яичниках.
Помогает ли народное лечение?
Практиковать народное лечение в домашних условиях разрешено только после предварительной консультации с наблюдающим доктором. Заниматься самолечением при грыже строго запрещено: неправильно подобранные средства или упражнения могут вызвать значительные ухудшения в состоянии больного.
Народные средства при грыже поясничного отдела:
- Взять три ложки меда, пихтовое масло, таблетку мумие. Все смешать и втирать готовую массу в больную область спины. После процедуры укутаться теплым одеялом.
- Для улучшения кровообращения и восстановления тканей в спину разрешается втирать смесь из масла корня окопника, березы и зверобоя. Наносить ее нужно ежедневно после принятия теплой ванны.
- Залить 100 г сабельника 1 л спирта. Поместить смесь в банку, настоять в течение двух недель. Принимать средство два раза в день по ложке, разбавляя его третью стакана воды.
- Чтобы насытить ослабленные межпозвоночные диски полезными веществами, нужно ежедневно употреблять смесь из перемолотого инжира, чернослива и кураги (по 1 стакану). Все ингредиенты следует смешать с медом и лимонным соком. Средство благоприятно действует на позвоночник, повышает иммунитет.
- Смешать сок алоэ, спирт и мед в соотношении 1:2:2. Настоять смесь в течение суток, пропитать ею марлевую повязку и приложить к больному участку спины. Оставить компресс на всю ночь. Повторять процедуру в течение двух недель.
- Взять 300 г свиного жира, растопить его. Добавить 500 г измельченного корня окопника. Проварить в течение часа, часто помешивая. В конце добавить 300 г водки. Охладить, использовать в качестве мази.
Добиться положительных результатов лечением народными методами можно только спустя пару месяцев регулярного использования. Главная цель лечения грыжи — не уменьшение болей, а полное восстановление функций межпозвоночных дисков, профилактика их повторного смещения.
Чтобы максимально быстро улучшить свое состояние, медики рекомендуют совмещать методы терапии: можно одновременно применять гимнастику Бубновского, лечебный массаж и медикаментозное лечение.
Своеобразной «осью» человеческого организма является позвоночник. Он состоит отдельных позвонков, которые, будучи в здоровом нормальном состоянии, достаточно прочны, чтобы выдерживать серьезные нагрузки, а межпозвонковые диски обеспечивают необходимую подвижность позвоночника и амортизацию нагрузок. Но костная ткань также имеет свои пределы прочности при ударах, а при развитии некоторых заболеваний она становится достаточно хрупкой. В результате людям довольно часто приходится сталкиваться с такой проблемой, как компрессионный перелом позвоночника поясничного отдела. Поясничный отдел страдает от подобных повреждений в первую очередь потому, что именно ему приходится выдерживать высокую нагрузку, при этом именно этот отдел достаточно часто страдает от других заболеваний позвоночника, имеющих дегенеративно-дистрофический характер.
Причины появления компрессионного перелома
Компрессионный перелом поясничного отдела позвоночника обычно происходит в результате воздействия на тело позвонка серьезной силы. Подобная сила часто появляется при резких и сильных осевых нагрузках, например – в результате удара об землю выпрямленными ногами при падении с большой высоты. Но возможны и другие причины появления такого перелома.
Перелом позвонка возможен при «проседании» хряща межпозвонкового диска, когда он теряет свои амортизирующие свойства в результате развития некоторых заболеваний. В результате влияния такого заболевания костные структуры оказываются незащищенными, потому может оказаться достаточно относительно небольшого воздействия для перелома позвонка.
Другой серьезной проблемой является развитие остеопороза. При этом заболевании происходит изменение структуры костной ткани, из-за чего позвонок слабеет и становится хрупким. В этом случае причиной появления перелома может стать даже обычный ушиб в поясничном отделе позвоночника. С этой проблемой чаще всего приходится сталкиваться пожилым людям, страдающим от остеопороза. Именно это заболевание приводит к снижению роста пациента и развитию у него горба.
Исходя из сказанного выше, можно понять, что компрессионный перелом человек может получить, например, в автомобильной аварии, при падении или прыжке с большой высоты или при воздействии иной похожей силы. Также причиной появления перелома может стать появление физиологических проблем в межпозвонковых дисках и самой структуре костной ткани. К перелому позвонка также могут привести метастазы раковых клеток.
Симптомы компрессионного перелома позвоночника
В общем случае проявление симптомов при травме такого рода полностью зависит от локализации и степени повреждения позвонка. Некоторое влияние на появившиеся симптомы оказывает и причина перелома. Поэтому можно выделить такие группы симптомов, которые появляются в зависимости от причин появления повреждения:
- при компрессионном переломе, появившемся в результате травмы, появляется резкая и сильная боль в поясничном отделе позвоночника, которая может распространяться в нижние и иногда верхние конечности;
- при повреждении нервных окончаний, расположенных поблизости позвоночника, появляется слабость, онемение, понижение чувствительности и другие неврологические симптомы;
- при постепенном разрушении позвонка, которое происходит в результате прогрессирования остеопороза, больной чувствует умеренную, но постепенно усиливающуюся боль.
При этом стоит отметить, что указанные выше последствия подобного перелома позвоночника, еще не являются самыми тяжелыми. Худшим вариантом развития событий является компрессия собственно спинного мозга. В этом случае к сильному болевому синдрому добавляется нарушение работы внутренних органов, а поскольку речь идет о поясничном отделе, то больше всего страдают органы таза.
Как производится диагностика перелома позвонка?
При появлении описанных выше симптомов категорически нельзя терять время, необходимо немедленно обращаться к врачу. Врач же, для того, чтобы подтвердить перелом, определить его степень и локализацию, а в дальнейшем – назначить лечение, проводит ряд диагностических процедур.
В первую очередь выполняется рентгенографическое исследование поясничного отдела, причем проводится оно сразу в двух проекциях. Оно дает возможность обнаружить повреждения костной ткани позвонка.
В дальнейшем проводится магнитно-резонансная томография, которая дает возможность провести детализированное исследование структуры позвонков. МРТ, в отличие от рентгенографического исследования, дает возможность выявить повреждения спинных нервов, а также определить степень их повреждения. Также для этой цели могут проводить миелографию.
Людям старше 50 лет проводят также денситометрию, чтобы выявить остеопороз. Это связано с тем, что в неправильное питание и малоподвижный образ жизни приводят к уменьшению количества кальция в костных структурах, в результате чего кости серьезно слабеют.
Также в обязательном порядке врач должен провести проверку работы спинного мозга и периферических нервов, чтобы выявить последствия перелома позвонка.
Лечение компрессионного перелома позвоночника поясничного отдела
При отсутствии сильных болей и выраженных неврологических симптомов предпочтение обычно отдается консервативным методам лечения. В этом случае необходимо обеспечить неподвижность поврежденного отдела позвоночника, что обеспечивается с помощью специальных повязок и корсетов. Также чаще всего больному прописывается постельный режим на несколько недель. Для ослабления болей назначаются анальгетики, но при этом пациент должен осознавать, что отсутствие болей не означает выздоровления. Перелом позвонка зарастает примерно за 3 месяца, все это время пациент должен выполнять требования лечащего врача, беречь спину – не выполнять резких поворотов и наклонов корпуса, а также ограничить или полностью исключить физические нагрузки.
После такого лечения пациенту предстоит определенный период восстановления. Реабилитация после перелома позвоночника ничего сложного собой не представляет, обычно это просто курс лечебной гимнастики.
Стоит учитывать, что никакие физические нагрузки, в том числе и ЛФК, непосредственно при переломе не допускаются, они возможны только в период реабилитации после лечения. Цель применения лечебной гимнастики проста – «разработать» позвоночник и восстановить состояние мышечного корсета и связок спины, которые серьезно ослабеют за 3 месяца без нагрузок. Оставлять без внимания это факт нельзя, в противном случае человек рискует заработать протрузию и грыжу межпозвоночного диска.
В тех случаях, когда в результате перелома происходит серьезная компрессия нервных окончаний или собственно спинного мозга, из-за чего появляются сильные болевые синдромы и нарушения работы внутренних органов, необходимо хирургическое вмешательство. Основная цель хирурга в данном случае – устранить компрессию.
В плане хирургического лечения в последнее время стали очень популярными такие методы, как вертебропластика и кифопластика.
При вертебропластике в поврежденный позвонок вводят специальный «цемент», благодаря чему уменьшается боль и повышается прочность позвонка. Уменьшается и время, необходимое для выздоровления.
Кифопластика является еще более интересным методом. Она позволяет не только ускорить выздоровление, но и восстановить нормальную высоту позвонка. Для этого в тело позвонка вводят специальный «шарик», который надувается и «приподнимает» позвонок до нужного размера. После этого для фиксации нормального положения и укрепления самого позвонка вводится специальный костный цемент.
Но стоит отметить, что даже при таком виде лечения компрессионного перелома позвоночника реабилитация просто таки необходима.
- Проявления и терапия гиперкифоза
- Симптомы и лечение радикулопатии
- Симптомы и лечение сосудистой миелопатии
- Причины развития и лечение экстрамедулярного спинального синдрома
- Что за положение гидроксиапатитная артропатия?
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
- Боли в шее после неудачного кувырка
- Как избавиться от постоянных болей в затылке
- Постоянная боль в спине — что можно сделать?
- Что можно сделать — уже несколько месяцев не могу ходить с прямой спиной
- Не помогло лечение боли в спине — что можно сделать?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
© 2013 — 2018 Vashaspina.ru | Карта сайта | Лечение в Израиле | Обратная связь | О сайте | Пользовательское соглашение | Политика конфиденциальности
Информация на сайте предоставлена исключительно в популярно-ознакомительных целях, не претендует на справочную и медицинскую точность, не является руководством к действию. Не занимайтесь самолечением. Проконсультируйтесь со своим лечащим врачом.
Использование материалов с сайта разрешается только при наличии гиперссылки на сайт VashaSpina.ru.
Компрессионный перелом поясничного отдела позвоночника: лечение и последствия
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Осью организма является позвоночник, состоящий из отдельных позвонков, которые в нормальном виде прочные, выдерживают сильные нагрузки.
Но у костной ткани при ударе прочность ограничена, и при некоторых болезнях она приобретает хрупкость.
В итоге при некоторых обстоятельствах возникает компрессионный перелом.
При сильном переломе поврежденная задняя область позвонка может проникнуть в позвоночный канал, действуя на спинной мозг и нарушая его. Подобный процесс появляется медленно и после подобных травм не сразу становятся заметными неврологические симптомы.
ВАЖНО ЗНАТЬ! Единственное средство для лечения суставов, рекомендованное врачами! …
Чаще всего может повреждаться поясничный отдел, так как на него приходятся высокие нагрузки и болезни дегенеративно-дистрофического характера. В основном страдают первые позвонки в результате сдавливания нервных корешков.
Каким образом можно получить травму?
Перелом позвоночника относится к серьезным патологиям, может быть осложненным и неосложненным. У неосложненного имеются маловыраженные признаки в виде неинтенсивных болей, поэтому пациенты не обращаются в больницу. Но перелом доставляет дискомфорт в повседневной жизни, может вызывать серьезные осложнения в будущем.
Такой перелом отличается от других повреждений картиной нарушений, а также процессом, происходящим при получении травмы.
Нарушение возникает при сдавливании одним позвонком другого или одновременно нескольких отделов, когда нарушается целостность конструкции и костных тканей.
Выделяют несколько форм компрессионного перелома позвоночника. Если поврежденные отделы позвоночника остаются на своих местах, то это называется стабильным переломом. При смещении позвонков в разные зоны нарушение называется нестабильным.
Существует несколько причин, вызывающих компрессионный перелом в области поясничного отдела позвоночника:
- падение с большой высоты;
- травмирование при аварии;
- огнестрельное ранение;
- спортивные повреждения;
- остеопороз, опухолевые разрастания в области позвоночника и остальные нарушения, снижающие прочность костных тканей.
К перелому могут приводить падения на область таза, спину или ноги, прыжки с приземлением на ягодицы или ноги, неправильные нагрузки при спортивных занятиях или незначительные резкие удары.
Перелом позвоночного столба может появляться при «проседании» хряща в мезпозвонковом диске, который теряет амортизирующие функции при появлении некоторых болезней. При этом костные структуры становятся незащищенными, и небольшого воздействия становится достаточно для повреждений.
На появление подобных нарушений оказывает влияние неправильное питание, нарушение обмена веществ и эндокринных функций, избыточный вес, несоответствующее усвоение кальция. Немалое воздействие в разрушении костей играет сифилис, раковые образования и туберкулез.
Степень тяжести травмы
Компрессионный перелом подразделяются по степеням тяжести. Врачи выделили первую степень (с незначительным смещением, уменьшением высоты позвонка до 50% объема), вторую степень (с 50%-ным смещением от нормального состояния) и третью степень (со значительным смещением и уменьшением позвонка).
Иногда повреждение может развиваться в скрытой и неосложненной форме, когда у человека проявляются слабо выраженные боли. Опасность подобного перелома заключается в его последствиях, связанных с радикулитом и остеохондрозом.
Симптомы в зависимости от локализации травмы
Компрессионный перелом позвоночника поясничного отдела проявляется следующей симптоматикой общего характера:
- боли, которые появляются в любом положении и бывают разными (острого или умеренного характера);
- слабость и онемение конечностей;
- частичная хромота;
- неприятные ощущения при опорожнении кишечника и мочевого пузыря;
- потеря сознания, тошнота и слабость.
Такая симптоматика является характерной для любых типов переломов в поясничной области. Но существуют признаки, которые разнятся в зависимости от зоны травмирования.
В состав поясничного отдела входит 5 позвонков, каждый из которых может повреждаться с той или иной вероятностью. В некоторых случаях при переломе повреждается несколько сегментов. От номера поврежденного позвонка будет определяться локализация болей.
Например, при нарушении 4-го и 5-го позвонков будут проявляться болевые ощущения в пояснице, и переходить в паховую область. При нарушении вышерасположенных позвонков боль будет появляться в поясничной области, отдавая в верхнюю область тела.
Итак, особенности перелома позвоночника в зависимости от размещения позвонка в области поясничного отдела:
- Перелом 1-го позвонка. Этот позвонок является самым уязвимым и часто разрушается его тело. При отсутствии осложнений и повреждения спинового мозга, а также в случае своевременной терапии определяется высокий прогноз на полное выздоровление. Из-за высоких нагрузок на 1 позвонок, он часто страдает от травм, полученных при остеопорозе и в результате сильных механических воздействий.
- Перелом 2-го позвонка. Второй позвонок повреждается реже первого. И происходит по такими же высокими нагрузками. Из-за сильного нарушения структуры 2-го позвонка происходит «разбалтывание» всего сегмента, что будет проявляться также в области первого и третьего позвонков. Если не назначить лечение этого состояния, то нарушение может перейти на верхние и нижние участки позвоночного столба.
- Травма в области 3-го позвонка. Для повреждения 3 позвонка существует меньшая вероятность. Часто он повреждается в результате ударов по зоне его локализации. Назначается стационарное лечение, а в зависимости от уровня тяжести может понадобиться операция. Из-за неправильно подобранного лечения в данной зоне появляется нестабильность, спондилопатия и хронические боли.
- Повреждение в области 4-го позвонка. Этот позвонок также редко повреждается. Как правило, на его теле появляются трещины из-за компрессии, нарушений во 2 и 3 позвонках.
- Перелом 5-го позвонка. Последний позвонок соединяется с основанием крестца. Часто его перелом появляется при падении на ягодицы и повреждение крестца. В основном болевые ощущения появляются в поясничной зоне, но могут распространяться на паховую область.
Что нужно знать про компрессионный перелом позвоночника, спрашивали, — отвечаем:
Постановка диагноза
Диагностические исследования при компрессии поясничного отдела не сложные. Травму можно определять при визуальном осмотре на основании жалоб пациента и по характеру повреждения.
Также может проявляться видимая деформация. Определить спинальную травму можно шевелением ногами, проверкой чувствительности кожи стерильной иглой.
В стационарных условиях проводится рентгенография отдела поясницы в 2 проекциях (боковой и прямой). Также врач может назначить МРТ и компьютерную томографию.
Комплекс медицинских мероприятий
Лечение при подозрении на компрессионный перелом поясничного отдела позвоночника должно быть оперативным, чтобы избежать серьезных последствий травмы.
Сначала предоставляется доврачебная помощь (несколько человек кладут пострадавшего на носилки, на зону перелома накладывается повязка или корсет, при болях делается антиболевая терапия). На следующем этапе проводится медицинское исследование, консервативное или хирургическое лечение, а также контролируется восстановительный период.
Часто не требуется оперативное вмешательство, но иногда его избежать не удается. Так как для лечения используются следующие методы:
- Лекарственные препараты. Медикаменты предназначены для снятия болевых ощущений.
- Снижение физической активности (в ходьбе и вертикальном положении сидя, стоя). Пожилым пациентам рекомендуется постельный режим.
- Фиксация поясничного отдела корсетом, который освободит позвоночный столб от лишних нагрузок.
- Вертебропластика. С помощью такого метода укрепляется и восстанавливается поврежденная область спины. В процессе процедуры в поврежденный область вставляется тонкая спица, через которую проходит специальный раствор. Под рентгеном проводится контроль. Для восстановления пациенту нужны сутки, после чего его двигательная активность снижается.
- Кифопластика. Процедура основана на выполнении нескольких разрезов, через которые в позвонок вводится баллон, надувается до нужной величины и в область повреждения заливается специальный цемент. Процедура позволяет фиксировать положение позвоночника и нормализовывать его параметры.
- Проведение операции. Вмешательство проводится при повреждении нервных окончаний. В процессе манипуляций специалист удаляет поврежденные области, пережимающие спиной мозг с нервами, заменяя их на металлические имплантаты.
- Иногда может выполняться вытяжка поясничной области (одномоментная под местной анестезией на ортопедическом столе, репозиция – постепенное изменение наклонного угла на ортопедической кровати).
Реабилитационный период
Основной целью реабилитации является разработка позвоночных суставов после снятия корсета или гипса, укрепление слабого мышечно-связочного аппарата и профилактика осложнений.
Чаще всего используется специальный комплекс ЛФК, дополнительно назначается физиотерапия, электростимуляция, мануальная терапия и массаж.
В реабилитационном курсе выделяется 3 этапа: сначала восстанавливается работа систем и органов, укрепляется корсет мышц и проводиться подготовка к вертикальному положению. Длительность реабилитационного периода зависит от тяжести повреждений.
ЛФК можно выполнять в стационаре или дома под контролем специалиста. Также рекомендуется посещать бассейн.
Комплексы упражнений ЛФК при компрессионном переломе для каждого отдела позвоночника от шейного до поясничного:
В чем опасность травмы
При компрессионном переломе позвоночника могут проявляться осложнения, частым из которых является нестабильность позвоночного столба в области поясничного отдела, неврологические нарушения и кифотическая деформация (появление полого или остроконечного горба в грудном отделе).
При компрессии 3 степени риск появления тяжелых последствий повышается.
Чтобы не появились осложнения, следует незамедлительно обратиться к специалисту для диагностики и лечения.
Как избежать ненужных проблем
В первую очередь необходимо избегать ненужных рисков. Надо соблюдать правила дорожного движения, избегая аварий, придерживаться техники безопасности на производстве, тренировать мышцы спины и правильно питаться.
Если травмы позвоночника избежать не удалось, следует потреблять продукты, содержащие витамины и микроэлементы.
ВАЖНО ЗНАТЬ! Единственное средство для лечения суставов, рекомендованное врачами! …
Необходимые вещества:
- в молочной продукции, капусте, рыбе содержится кальций;
- в листовых овощах, креветках, бананах и орехах содержится магний;
- витамин В6 и фолиевая кислота входят в состав бобов, бананов, свеклы, капусты и печени;
- цинк содержится в морепродуктах, грецких орехах, овсяной и гречневой крупе.
Из рациона следует исключить крепкий чай, кофе, лимонад, жирные продукты, алкоголь.
Также к профилактическим мероприятиям относят осторожность при спортивных занятиях, активном отдыхе и лечение остеопороза.
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
Остеопороз позвоночника: симптомы и методы лечения
Остеопороз позвоночника – распространенное, серьезное заболевание, которое связано с недостаточным содержанием кальция в кости. Воспалительный процесс, начавшийся в кости, выводит кальций из организма.
Это приводит к хрупкости костной ткани. Обратите внимание, что причиной остеопороза может стать нехватка в организме нужных веществ или если организм отказывается распознавать и принимать кальций.
В результате возникают переломы даже при самых незначительных травмах. Одна третья переломов связана с остеопорозом, наиболее склонны женщины от 45 до 60 лет. Остеопороз позвоночника лечение предполагает длительное и тщательное.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Причины развития патологии
У нормального человека существует баланс двух типов костных клеток позвоночника: остеокластов и остеобластов. Первый отвечает за разрушение ткани, чтобы обновить ее, а второй — за постройку. Если остеокласты начинают функционировать с большей скоростью, чем обычно, баланс нарушается.
Ткани сами по себе разрушаются быстрее, чем создаются. Этот вид болезни позвоночника имеет название «остеопороз с низким костным обменом», наблюдается именно у женщин, поскольку во время менопаузы происходит дефицит эстрогенов – женских гормонов, что приводит к нарушению обмена.
Патологии позвоночника, в т.ч. остеопороз, могут появляться из-за ряда факторов:
- низкая двигательная активность;
- злоупотребление курением, алкоголем или кофе;
- масса тела по Индексу Массы ниже, чем нужно;
- отсутствие или недостаток кальция в питании;
- при отклонениях в щитовидной железе – гормональная терапия;
- менопауза раньше установленного срока;
- генетическая наследственность.
Какие признаки?
При остеопорозе возникает ноющая боль в области позвоночника и продолжается больше двух — трех дней, а при любой физической нагрузке или движении усиливается, не стоит относиться к этому халатно.
Очаг локализации спазмов при остеопорозе происходит, как правило, под лопатками или между лопаток, те же ощущения могут возникать и в области грудной клетки. Сломанный позвоночник может сопровождаться следующими признаками:
- при пальпации в области спины пациенту кажется, что его «режут ножом»;
- мышцы напряжены и долгое время не расслабляются;
- повреждение позвоночника вполне вероятно от 4 грудного позвонка до 4 поясничного.
Часто симптомы остеопороза позвоночника остаются незамеченными до какого-либо повреждения, особенно, если дело касается микропереломов позвонков. Когда повреждения не наблюдается, клиническая картина остеопороза приобретает следующие особенности:
- пациент быстро утомляется, работоспособность падает до нуля;
- позвоночник не сгибается, не разгибается и в целом не выполняет никаких движений;
- человек кажется ниже ростом из-за смещения высоты межпозвонковых дисков;
- из-за изменения формы кости задеваются нервные окончания;
- появляется сутулость позвоночника, вырастает горб;
- линия талии исчезает, а живот, наоборот, выпирает.
Типы остеопороза
- Сенильный. Проявляет себя в преклонном возрасте, когда костная ткань начинает разрушаться;
- Постменопаузльный. После окончания последней менструации у женщин развивается спустя пять-десять лет;
- Комбинированный. Возраст и менопауза являются двумя определяющими факторами развития заболевания;
- Вторичный остеопороз. Обычно бывает вызван посторонними причинами.
В результате развития недуга возможно поражение всего скелета. Врачи выделяют три стадии заболевания:
- Деформация позвонков умеренная, признаки остеопороза практически не проявляются или проявляются слабо;
- Средняя степень – рентген четко показывает изменения столба позвоночника;
- Выраженная деформация остеопороза – возникновение хронических болевых ощущений, плечи выпрямить становится тяжело.
Остеопороз грудного отдела
Остеопороз грудного отдела позвоночника симптомы и лечение которого следует устанавливать и проводить немедленно. Остеопороз предполагает сильную сутулость. Именно при деформации грудного отдела спина деформируется намного больше, чем при деформации других отделов.
Быстро появляется горб. Кстати, именно по этому признаку определяется повреждение костей грудного отдела, а вот переломы именно шейных и грудных позвонков наблюдаются редко.
Однако размеры грудной клетки начинают уменьшаться, она визуально кажется уже и короче, из-за чего руки становятся непропорционально длинными. Запущенные случаи характеризуются уменьшением расстояния между костями таза и ребрами.
Диагностика и лечение
Смертность людей с остеопорозом позвоночника крайне высокая из-за неправильной диагностики или позднего посещения больницы. Люди нечасто обращают внимание на сигналы своего организма, которые потом перерастают в страшные последствия. Не откладывайте поход к доктору.
Когда врач устанавливает диагноз, он, как правило, измеряет рост больного, вес, оценивает общее состояние, выявляет признаки сутулости или выпуклого живота. Чтобы подтвердились признаки остеопороза позвоночника, рентгенографическое обследование должно показать разную степень уплотнения в тканях, далее полученные данные сопоставляются с возрастом и полом.
МРТ автоматически определяет степень концентрации минералов. Обычный анализ крови поможет выявить недуг, не прибегая к ионизирующему излучению.
В лаборатории проводятся исследования, включающие определение количества фосфора, кальция и других важнейших микроэлементов в крови в разное время суток: утром, вечером, натощак или на полный желудок.
Главная цель – восстановление обмена кальция, чтобы полностью исключить переломы и снять спазмы. Медицина практикует следующие варианты терапии остеопороза позвоночника:
- Гормональная постклиматерическая терапия. Обычно назначается пациенткам, перенесшим ранний климакс. Препараты с содержанием эстриола и эстрадиола выписываются в первую очередь;
- Препараты, содержащие кальций, должны преобладать, причём таблетки и капельницы можно сочетать, если есть необходимость. Важно помнить, что сначала лечения остеопороза нужно адаптировать организм к правильному «распознаванию» кальция, чтобы запустить процесс восстановления позвоночника;
- Чтобы кальций лучше усваивался, проводится гормональная терапия щитовидной железы для улучшенного усвоения кальция;
- Для ускорения метаболизма и всасываемости полезных ферментов при лечении остеопороза позвоночника назначается витамин D3;
- Чтобы остановить разрушение тканей, применяются стимуляторы для остеобластов, но из-за осложнений в виде побочных эффектов почти не используются;
- Наружное лечение остеопороза позвоночника мазями с бишофитом применяется для закрепления полученного результата путём медикаментозного воздействия на пораженные участки.
Существуют дополнительные меры, способствующие скорейшему выздоровлению позвоночника.
Упражнения при остеопорозе, оздоровительная гимнастика. Чтобы не усугублять физическое самочувствие, движения не должны быть резкими ли причинять боль; положение сидя или лежа – оптимальное для занятий. Чтобы восстановить поясничный отдел позвоночника, желательно напрягать и расслаблять живот, а также ягодицы.
Упражнение делается в положении лежа. Если вы будете поднимать ноги вместе, а потом чередовать по очереди, то отлично закрепит позвоночный столб. Разминка шеи – неотъемлемая часть гимнастики: повороты головы влево — вправо, вперед — назад или круговые движения головой наладят кровообращение.
Первое время при остеопорозе следует воздержаться от прогулок пешком, однако потом, когда болезнь отступит, дышать свежим воздухом и устраивать получасовые «путешествия» пойдет только на пользу.
Массаж области позвоночника. Возможно применение не только в больничных условиях, но и в домашних. Мои пациенты пользуются проверенным средством, благодаря которому можно избавится от болей за 2 недели без особых усилий.
Санатории и курорты. Многие не придают этому значение, но на самом деле грязевые ванны, таласотерапия (приморский климат) и минеральные источники помогут истощенному организму набраться сил для борьбы.
Диетическое питание
Особых предписаний немного, диета при остеопорозе позвоночника не предполагает каких-либо строгих ограничений, главное условие заключается в том, что в рационе должны преобладать продукты с высоким содержанием кальция: сыр, зелень, молоко, творог. А вот рыба богата фосфором.
Бывает, что не сильно хочется ее есть, постарайтесь пересилить себя и думайте о том, что от фосфора глаза светятся. Высокое содержание магния в овсянке, семечках, гречке и орешках. Нужный пищевой набор «растет» на огороде: капуста, морковка и свекла, или же на деревьях: персики, виноград и груши.
Впереди планеты всей аскорбиновая кислота, содержащаяся в смородине, цитрусах, квашеной капусте и шиповнике. Если вы следите за фигурой и хотите ограничить себя в лишних калориях, брокколи, огурцы и зелень – лучший вариант.
Продукты, «вымывающие» кальций из позвоночника, должны быть полностью исключены из меню при остеопорозе. Все жирное, жареное, крепкий кофе и газированные напитки, алкоголь и соленое на время желательно убрать.
После пятидесяти лет стоит отказаться от консервов, колбасно-сосисочных изделий и майонеза и заменить их «домашними» блюдами. На замену колбасе отлично подойдет запеченная в духовке свиная грудинка (без жира!), а майонез заменим сметаной. От чипсов, сухариков, картошки фри и прочего фаст-фуда придется отказаться при остеопорозе позвоночника.
Второй ужин. Молоко с ореховым печеньем или сметанником. В сметанник входит: стакан сметаны, стакан сахара, сода на кончике ножа, стакан муки. Запекается тридцать минут при температуре двести градусов. Оптимальный вариант – второй ужин за два часа до сна.
Не всегда удается уследить за своим здоровьем и позвоночником в силу разных жизненных обстоятельств, поэтому многие постоянно болеют. Не беда, если вы вовремя не успели, главное – вовремя осознать и в дальнейшем не повторять ошибок.
Если вы – человек преклонного возраста, как лечить остеопороз позвоночника подумайте в первую очередь, потому что заболевание распространено среди пожилых людей. Если родители – люди такого возраста, интересуйтесь их самочувствием, не болит ли спина, не чувствуют ли они беспокойства.
Современная медицина дошла до инноваций, сегодня не является проблемой диагностировать и вовремя остановить любое заболевание позвоночника, однако ни один аппарат, будь то рентген или флюорография, не смогут поддержать и быть рядом в самую ответственную для больного минуту.
Остеопороз позвоночника симптомы и лечение которого лучше проводить в присутствии и с помощью родных людей, тогда любые невзгоды покажутся вам преодолимыми. Не стоит винить себя за запущенное состояние, главное вовремя собраться с силами. Наше тело откликается на любые расстройства и разочарования.
Позвоночник является одной из самых важных костных структур нашего тела. Отдельные элементы его выполняют амортизирующую функцию и помогают «гасить» колебания тела при ходьбе и выполнении других движений. Вместе с тем, позвоночник также и весьма уязвим, особенно в случае падений и резких рывков. Одним из самых распространенных типов травм можно отметить компрессионный перелом позвоночника поясничного отдела, а о причинах и возможных методиках лечения расскажет наша статья.
Как устроен наш позвоночник, его функции и уязвимые места
Позвоночник является самой важной структурой опорно-двигательного аппарата, обеспечивающей поддержку и амортизацию во время совершения любых движений. Это обеспечивается за счет особого скрепления позвонков между собой, а также межпозвоночных дисков — своеобразной «прокладки», позволяющей структуре двигаться и функционировать. В целом, позвоночник представляет собой надежную конструкцию, но ресурс его не бесконечен.
При поражении отдельных элементов дегенеративно-дистрофическим заболеваниям, структура тканей становится очень хрупкой, поэтому даже обычные движения, особенно совершенные резко, представляют угрозу и становятся причиной травм и переломов. Еще одним негативным фактором, влияющим на целостность позвоночного столба, являются механические травмы и падения.
Перелом поясничного отдела позвоночника чаще всего проявляется при следующих ситуациях:
- Падение с большой высоты;
- Неудачное «приземление» на вытянутые ноги при прыжке;
- Резкий рывок тела;
- Воздействие физического усилия на позвоночный столб.
Что касается позвонков, ослабленных дегенеративными изменениями костной ткани, например, при остеопорозе, негативным фактором может выступить практически любое движение, особенно совершенное резко. Именно поэтому у пожилых пациентов нередки случаи появления компрессионного перелома позвонка поясничного отдела даже после поднятия нетяжелого груза, повороте или сгибании корпуса тела, выполнении привычной работы.
Также перелом поясничного позвонка может стать последствием прогрессирования межпозвоночной грыжи, опухолей и метастаз позвоночного столба.
Поясничный отдел испытывает максимальную нагрузку даже при обычной ходьбе, поэтому к его возможным травмам следует отнестись с максимальным вниманием.
Особенности проявления заболевания
Определить точный диагноз и причину болезни поможет специалист. Обычно после получения травмы или резком болевом синдроме к врачу приходится обращаться даже самым недоверчивым пациентам. Вместе с тем, медленное прогрессирование остеопороза часто приводит к ситуации, когда болевой синдром выражен менее интенсивно. В таких случаях боли и дискомфорт в позвоночном столбе появляются исключительно после сильных физических нагрузок, поднятии тяжести и резких движениях. Если боли в спине становятся частым «спутником» вашей жизни, обязательно стоит обратиться к хорошему специалисту и пройти обследования, которые помогут выявить возможную причину недуга.
Последствия вовремя невылеченного перелома
Ввиду сильной нагрузки на позвоночный столб, разрушения позвонков быстро прогрессируют и охватывают все больше отделов. Если вовремя не принять меры, дегенеративные изменения коснуться и других областей. Кроме того, происходит нарушение нормального питания позвонков и близлежащих тканей, что негативно отражается на их состоянии и может даже привести к некрозу и отмиранию.
Если перелом позвонка поясничного отдела произошел вследствие прогрессирующего остеопороза, обязательное лечение поможет предотвратить дальнейшее ослабление и разрушение костной ткани. Одним из самых тяжелых последствий таких состояний может стать сдавливание спинного мозга. Это приводит к потере чувствительности нижних отделов позвоночника и конечностей. Пациенты с запущенными стадиями остеопороза, осложненного компрессионным переломом, часто оказываются на инвалидном кресле.
Неутешительная статистика свидетельствует, что в последнее время возраст пациентов с остеопорозом значительно уменьшился, поэтому любые тревожные состояния, особенно после перенесенных травм и падений, должны рассматриваться как сигнал к оказанию медицинской помощи.
Как определить компрессионный перелом
Обычно такое состояние сопровождается сильными болями в пояснице, невозможностью совершать любые привычные действия, вплоть до простого выпрямления спины. Следует отметить, что при обнаружении подобных проблем, следует незамедлительно обратиться к врачу для постановки точного диагноза и назначения лечения.
Какие процедуры помогу определить патологию:
- Рентген позвоночника. Обычно требуется сделать несколько снимков в разных проекциях. Рентген обеспечит информацию о расположении и типе перелома, возможной области локализации изменений в структуре костной ткани, а также смещении относительно друг друга.
- Магнитно-резонансная томограмма. Позволяет не только «увидеть» место перелома, но и оценить степень сопутствующих повреждений. При этом будут видны корешки нервных окончаний, поврежденные мышечные волокна, спиной мозг и кровеносные сосуды.
- Миелографическое исследование. Необходимость возникает в случае обнаружения повреждений нервных волокон. В этом случае также необходима консультация невропатолога. Суть процедуры — определение проходимости ликворопроводящих путей спинного мозга.
- Денситометрия. Необходима при подозрении на остеопороз. Обязательно назначается пациентам пожилого возраста. Процедура позволяет определить степень плотности костной ткани. Профилактика переломов включает обязательное обследование дважды в год пациентов в группе риска, в первую очередь, женщин после менопаузы.
На основании результатов обследования, а также личного осмотра и опроса больного делается вывод и ставится окончательный диагноз. От своевременного и правильного заключения зависит не только план лечения, но и дальнейший прогноз для пациента.
Компрессионный перелом позвоночника поясничного отдела: лечение
Основная трудность в терапии такого типа заболеваний — длительный период лечения. Даже самые легкие формы компрессионного перелома подразумевают ограничение активности и применение специальных процедур на срок не менее трех месяцев. Кроме того, пациенту необходимо обеспечить комфортные и подходящие условия для проживания, ведь обычно лечение компрессионного перелома позвоночника поясничного отдела происходит дома.
Комплекс лечебных мероприятий включает:
- Строгий постельный режим и полное обездвиживание в первые дни после перелома. Для снятия боли используются анальгетики и противовоспалительные средства. Если интенсивность болевого синдрома очень велика, обычно для облегчения состояния больного используют специальную блокаду. Так называется введение обезболивающих средств непосредственно в область позвонка. Это поможет купировать болевой приступ, но не обеспечит моментального выздоровления.
- Если диагностированы повреждения спинного мозга, либо сильное сдавливание позвонков, необходимо несколько месяцев пролежать на специальной «вытяжке». Пациенту в этот период строго противопоказана любая активность, дальнейшее лечение зависит от скорости восстановления.
- В период выздоровления пациенту необходимо обеспечить дополнительную поддержку при физической активности. Для этого используются ортопедические корсеты и ортезы. Запрещено поднятие любых тяжестей, повороты и наклоны туловища, а также любые виды спорта. Кроме того, нельзя садиться, чтобы не спровоцировать смещение позвонков.
- При необходимости искусственного восстановления структуры позвоночного столба, проводится оперативное вмешательство. Оно подразумевает фиксацию позвонков при помощи металлических пластин, а также более прогрессивные методики. Тип операции и дальнейшая реабилитация определяется в индивидуальном порядке.
Лечение компрессионного перелома поясничного позвонка направлено на восстановление естественной формы, высоты и функций скелетной конструкции.
Кроме того, необходимо наладить нормальное кровообращение поврежденной области, устранить болевой синдром. Обычно сращивание костных позвонков занимает от трех месяцев, но еще больше времени придется уделить последующему восстановлению функций позвоночника.
Дальнейшая реабилитация
После успешного лечения компрессионного перелома позвоночника поясничного отдела пациенту понадобится еще немало времени, чтобы вернуться к привычному образу жизни. Для этого необходимо не только укрепить костную ткань, но и восстановиться физически.
Обычно после повторного обследования врач может назначить подходящие физиопроцедуры, курс массажа, либо лечебную гимнастику. Все эти процедуры дают хороший результат и помогают вернуть физическую форму после длительного бездействия.
Какие методы реабилитации используются:
- Мануальная терапия позволяет укрепить мышцы спины, развить необходимую гибкость и правильную функцию позвонков;
- Физиотерапия также обеспечит оптимальное сращивание костной ткани, а также поможет избежать последствий травмы;
- Прогрессирующий остеопороз нуждается в медикаментозном лечении, назначенном в индивидуальном порядке;
- Лечебная гимнастика, в особенности, плавание, также помогут укрепить мышцы спины и быстрей выздороветь.
Реабилитация после компрессионного перелома позвоночника поясничного отдела также требует несколько месяцев, в течение которых необходим контроль за состоянием пациента и, при необходимости, корректировка лечебных мероприятий. Также очень важно обеспечить полноценное питание при компрессионном переломе позвоночника поясничного отдела.
Главное требование: разнообразный рацион и необходимое число калорий. Набор лишнего веса в этот момент крайне нежелателен, ведь это увеличит нагрузку на позвоночник, а значит, снизить лечебный эффект. В то же время, питание должно быть сбалансированным, чтобы не допустить дефицита минеральных и органических веществ, необходимых организму для успешного выздоровления.
Компрессионный перелом поясничного отдела позвоночника имеет серьезные последствия, поэтому требует длительного лечения и курса реабилитации. Такие состояния обычно проявляются после травмы или падения, в результате автомобильной аварии. Если у пациента до этого также были проблемы с позвоночником, в частности, межпозвонковые грыжи, прогрессирующий остеопароз и другие дегенеративные изменения костной ткани, перелом может появиться, что говориться, «на пустом месте».
Причиной травмы могут стать привычные движения, например, поворот туловища, либо наклон корпуса. Кроме того, компрессионный перелом поясничного отделаможет стать следствием опухоли спинного мозга и близлежащих органов в случае распространения метастаз. Особенности лечения и реабилитации после компрессионного перелома рассмотрены в нашей статье.
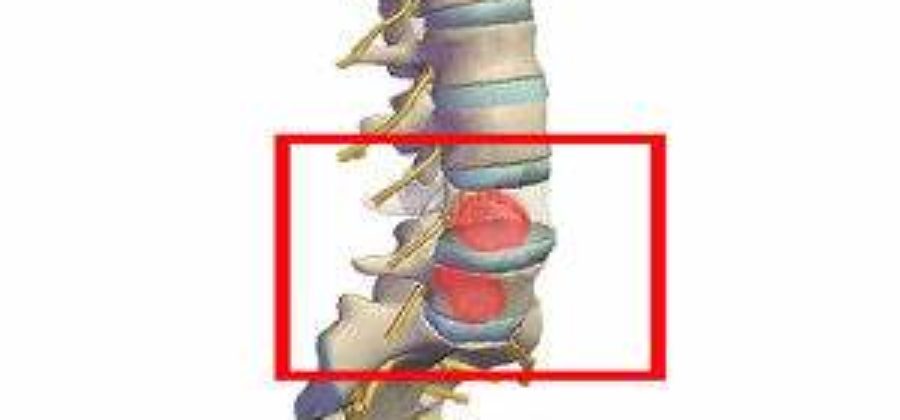

Отправляя сообщение, Вы разрешаете сбор и обработку персональных данных.
Политика конфиденциальности.