Осложнения после операции катаракты случаются в виде отека, астигматизма и других физических отклонений. Люди, которые столкнулись с таким неприятным заболеванием глаз, не понаслышке знают, что часто операционное вмешательство заканчивается плохо, бывают осложнения после операции. Катаракта глаз все равно нуждается в лечении. И к сожалению, единственный способ избавиться от патологии – провести операцию по удалению хрусталика и его замены на искусственный. Сама процедура не занимает много времени и не несет никакой угрозы жизни и здоровью, однако чтобы не возникли осложнения, нужно придерживаться определенных правил и рекомендаций.
Виды осложнений
Осложнения после такого вмешательства условно можно разделить на две категории: одни из них возникают непосредственно при проведении операции, а другие после того, как она будет проведена.
К осложнениям, возникающим после проведения процедуры, можно отнести следующее:
- Внутриглазное давление глаза повышается.
- Воспалительный процесс.
- Сетчатка глаза отслаивается.
- В переднюю камеру происходит кровоизлияние.
- Развитие такого заболевания, как вторичная катаракта.
- Происходит смещение нового хрусталика немного в сторону.
Ниже мы рассмотрим каждый вид осложнения более подробно.
- Воспалительный процесс. После замены хрусталика практически всегда возникает воспалительный процесс или отек роговицы, астигматизм. Именно поэтому, после того как операция будет проведена, больному необходимо ввести стероидные препараты или антибиотики. Спустя два — три дня все симптомы воспаления должны пройти.
- Кровоизлияние. Данное осложнение встречается нечасто, в большинстве случаев, оно связано с повреждением оболочки или роговицы глаза в момент операции. Как правило, у пациента ничего не болит, он все видит, а уже через несколько дней от крови не останется и следа, она просто рассосется. Если этого не произойдет, врачу придется принудительно промыть переднюю камеру. Также проводится дополнительная фиксация хрусталика.
- Внутриглазное давление повышается. Данный вид осложнения может возникнуть, потому что дренажная система засоряется препаратами вязкой консистенции. Врач применяет их для защиты роговицы глаз. Решить проблему можно закапав в глаз капли. В редких случаях специалист делает небольшой прокол, через который впоследствии промывает глаза. Также наблюдается отек глаза или роговицы, астигматизм, но проходит он быстро.
- Отслойка сетчатки. Данное осложнение можно считать одним из самых тяжелых, происходит из-за травмы в момент замены хрусталика. Людям, у которых развивается астигматизм, такое осложнение тоже присуще. Многие офтальмологи настаивают на проведении операции, в ходе которой происходит пломбирование склеры. Если площадь отслойки незначительна, то можно провести ограничительную лазерную коагуляцию. Помимо этого, из-за того что отслаивается сетчатка, возникает еще одна неприятная проблема – смещается линза. Пациенты жалуются на астигматизм, глаз сильно болит, постоянно сопровождает чувство дискомфорта, возникает отек. Все симптомы длятся лишь некоторое время, после отдыха такое состояние проходит. Но при значительном смещении, дискомфорт зрения будет возникать постоянно. Для того чтобы решить проблему, необходимо провести повторное хирургическое вмешательство.
- Линза полностью смещается. Смещение хрусталика – опасное и тяжелое осложнение, требующее немедленного вмешательства специалистов. При операции происходит подъем хрусталика, затем его надежно фиксируют в новом положении.
- Вторичная катаракта. После проведения операции достаточно часто встречается такое осложнение, как развитие вторичной катаракты. Это происходит из-за того, что клетки эпителия и дальше размножаются от поврежденного хрусталика. При этом наблюдается астигматизм, острота зрения резко падает. Для того чтобы решить проблему, нужно провести лазерную операцию.
Почему появляются отеки?
Большинство пациентов задают вопрос, почему после удаления и замены хрусталика образуется отек роговицы, астигматизм глаза и прочие неприятные проблемы. Специалисты поясняют это таким образом — ткани глаза реагируют на воздействие ультразвука. Отек роговицы может происходить не только после операции, но и до нее, в том случае, если роговица ослабленная.
Структура зрелой катаракты твердая, поэтому в момент проведения операции нагрузка ультразвука будет увеличена, вследствие этого возрастет и нагрузка на глаз.
Снять отек роговицы с глаза можно с помощью определенных процедур или уколов, которые назначает врач. Необходимо отметить, что отек при бесшовной операции практически всегда незначительный.
Сразу после того как отек роговицы спадет, глаза будут хорошо видеть. Астигматизм также лечится под строгим контролем врача.
Как избежать осложнений?
К сожалению, после операции по удалению или замены хрусталика возникает много осложнений: астигматизм, отек роговицы и прочее. Глаз плохо видит, возможно чувство жжения и дискомфорта.
Для того чтобы облегчить свое состояние, ускорить реабилитационный процесс и не допустить развития еще более серьезных осложнений, необходимо соблюдать профилактические меры:
- Не наклоняйте голову вниз до тех пор, пока не разрешит врач.
- Ночью спите на том боку, где находится здоровый глаз.
- Не садитесь за руль.
- Нельзя поднимать тяжести весом более 10 килограмм.
- Берегите глаз при посещении ванны или бани, старайтесь, чтобы в него не попадала вода.
- Следуйте всем рекомендациям своего лечащего врача.
- Принимайте витамины, кушайте больше овощей и фруктов.
- Обязательно откажитесь от вредных привычек, особенно это касается курения.
На протяжении всего реабилитационного периода нужно избегать сильных нагрузок на глаза. Смотреть телевизор или сидеть за компьютером, можно на следующий день, но не более двух часов.
Читайте книги при качественном освещении, но если глазам неудобно или больно, на время откажитесь от них.
В случае успешно пройденной операции, восстановление зависит только от вас. При соблюдении всех предписаний своего врача, выполнении профилактических мер, вам удастся избежать осложнений, например, как астигматизм.
По статистике Американского общества катарактальных и рефракционных хирургов, ежегодно в США выполняется примерно 3 миллиона операций по удалению различного рода катаракт с имплантацией ИОЛ. При этом, количество удачных операций составляет не менее 98 процентов. Возникающие в постоперационном процессе осложнения, в большинстве случаев, эффективно излечиваются консервативными или хирургическими методами.
Так, приблизительно в 1% случаев, после удаления катаракты методом факоэмульсификации, возникает кистоидный макулярный отёк или синдром Ирвина-Гасса. В случае применения экстракапсулярной методики, данное осложнение может выявляться примерно у 20% пациентов. При этом, особенно возрастает риск возникновения осложнения у пациентов, страдающие влажной формой ВМД, диабетом и увеитом. Частота случаев развития макулярного отека, кроме того, возрастает в постоперационном периоде экстракции катаракты, осложненной разрывом задней капсулы либо потерей стекловидного тела. В качестве лечения макулярного отека применяют кортикостероиды, ингибиторы ангиогенеза и НПВС. При отсутствии результатов консервативного лечения, возможно проведение витреоэктомии.
Отек роговицы, является достаточно распространенным осложнением после удаления катаракты. Его причиной может стать снижение насосной функции эндотелия, обусловленное механическим либо химическим повреждением в процессе операции, воспалительная реакция или сопутствующая глазная патология. Как правило, отек роговицы проходит самопроизвольно в течение нескольких суток без назначения лечения. В 0,1% случаев имеет место развитие псевдофакичной буллёзной кератопатии, которая сопровождается формированием в роговице булл (пузырей). В этом случае, в качестве терапии состояния применяют гипертонические растворы, мази, рекомендуют лечебные контактные линзы, назначают лечение патологии, вызвавшей такое состояние. При отсутствии должного клинического эффекта может быть проведена трансплантация роговицы.
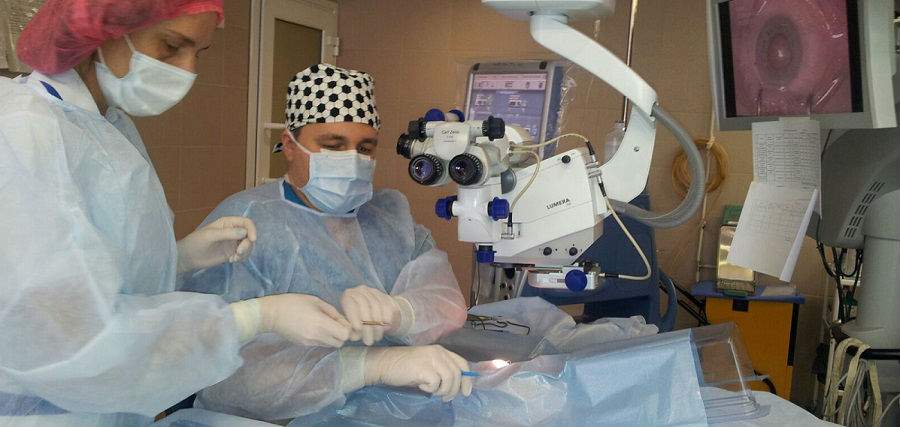
Эффективный и деликатный метод факоэмульсификации не исключает риска осложнения после замены хрусталика глаза при катаракте. Преклонный возраст пациентов, сопутствующие заболевания, нарушение требований к стерильности со стороны медперсонала провоцируют нежелательные последствия операции.
Интраоперационные осложнения
Катаракта глаз неизлечима консервативными методами: нет средств, способных сделать помутневший хрусталик опять прозрачным. Факоэмульсификация – операция с заменой отслужившей свой срок «биологической линзы» на искусственную – способна восстановить утраченное зрение с минимальным процентом осложнений. Для размельчения потерявшего свои качества хрусталика используется сверхтонкая игла – факонаконечник, который работает под действием ультразвука. Для иглы-наконечника делаются микроскопические проколы (1,8-2 мм), они не требуют последующего наложения швов, т.к. заживают сами. Через эти отверстия удаляются раздробленные хрусталиковые массы, на их место имплантируется эластичная линза – искусственный заменитель хрусталика. Интраокулярная линза (ИОЛ) расправляется внутри хрусталиковой капсулы и обеспечивает пациенту качественное зрение на всю оставшуюся жизнь. Однако даже в ходе такой высокотехнологичной операции бывают осложнения:
- Разрыв стенки капсулы и выпадение частей раздробленного хрусталика в область стекловидного тела. Такая патология провоцирует глаукому, поражение сетчатки. Через 2-3 недели проводится вторичное операционное вмешательство, удаляется засоренное стекловидное тело.
- Смещение имплантированной линзы в сторону сетчатки. Неправильное положение ИОЛ вызывает отек макулы (центральной части сетчатки). В этом случае необходима новая операция с заменой искусственного хрусталика.
- Супрахориоидальное кровоизлияние – накопление крови в пространстве между сосудистой оболочкой и склерой. Такое осложнение возможно из-за преклонного возраста пациента, при глаукоме и гипертонии. Кровоизлияние способно привести к потере глаза и считается редким, но опасным моментом операции по замене хрусталика.
Интраоперационные проблемы при факоэмульсификации не исключены, но возникают редко – в 0,5% случаев. Послеоперационные осложнения происходят в 2-3 раза чаще (1-1,5% случаев).
Осложнения первых послеоперационных недель
Первые две недели после операции необходимо беречь проопериванный глаз от яркого света, инфекций и травм, использовать противовоспалительные капли для регенерации тканей.
Несмотря на профилактические меры, в первую и вторую недели возможны осложнения после удаления катаракты.
Патологии, поддающиеся консервативной терапии
- Воспалительные процессы. Они при операциях неизбежны – это ответ организма на травму, поэтому при завершении операционного вмешательства под конъюнктиву вводят антибиотики и гормональные противовоспалительные препараты, в течение 2-3 недель глаз орошается бактерицидными каплями. При ослабленном иммунитете к обычным признакам воспаления (покраснение, зуд) добавляются симптомы увеита или иридоциклита.
- Увеит – воспалительная реакция сосудистой оболочки глаза, проявляется болевыми ощущениями, светочувствительностью, мушками или туманом перед глазами.
- Иридоциклит – воспаление радужной оболочки и ресничной зоны, которое сопровождается сильным болевым синдромом, слезотечением.
Такие осложнения требуют комплексного лечения антибиотиками, антивоспалительными гормональными и нестероидными препаратами.
- Кровоизлияние в переднюю камеру. Связано с небольшим повреждением радужной оболочки во время хирургического вмешательства. Незначительное кровотечение внутри глаза лечится дополнительным промыванием, оно не причиняет боли и не мешает зрению.
- Отек роговицы. Если удаляется зрелая катаракта (с твердой структурой), осложнения после операции катаракты на роговице вызываются усиленным действием ультразвука при её дроблении. Возникает отек роговицы, который проходит сам собой. При образовании воздушных пузырьков внутри роговицы применяют специальные мази и растворы, терапевтические линзы. В тяжелых случаях производят замену роговицы – кератопластику.
- Послеоперационный астигматизм. Хирургическое вмешательство изменяет форму роговицы, в результате чего нарушается рефракция, и зрение становится нечетким. Его корректируют очками и линзами.
- Повышение глазного давления. Послеоперационная (вторичная) глаукома может возникнуть из-за разных обстоятельств:
- плохо смытые во время операции остатки гелеобразной суспензии (вискоэластика) затрудняют циркуляцию жидкости внутри глаза;
- имплантированная линза смещается вперёд к радужной оболочке и давит на зрачок;
- воспалительные процессы или кровоизлияния внутри глаза.
В результате появляются симптомы: покраснение, боль, рези в глазах и вокруг них, слезоточивость, сетка и туман перед взором. Давление приходит в норму после применения специальных капель, иногда делается пункция с промыванием засоренных протоков глазного яблока.
Патологии, требующие оперативного вмешательства
- Дислокация ИОЛ. В ходе операции катаракта (помутневший хрусталик) извлекается из капсульного мешка, куда помещается эластичная искусственная линза. Она самостоятельно распрямляется внутри капсулы, и нужное положение закрепляется врачом. При неправильной фиксации искусственный хрусталик может сместиться назад, вперед, в сторону. В таких случаях у пациента возникает раздвоенное изображение дальних предметов, быстро устают глаза, причем, неприятные симптомы не исчезают после отдыха. Такое осложнение является достаточно тяжелым: необходимо оперативное вмешательство для коррекции положения линзы. Иначе произойдет отслоение сетчатки или разовьется глаукома.
- Регматогенная (связанная с разрывом) отслойка сетчатки. Серьезная патология при операциях с заменой хрусталика. Слой сетчатки, отделяясь от стенки глазного яблока, перестает получать питание и отмирает, что приводит к полной потере зрения. Провоцирующими факторами служат:
- интраоперационные осложнения;
- контузии оперированного глаза;
- высокая степень близорукости;
- сахарный диабет, сосудистые заболевания.
При появлении симптомов отслойки сетчатки: световые точки, мушки, темная пелена перед глазами, – следует немедленно обратиться к офтальмологу. Лечение проводится лазерная коагуляцией, хирургическим пломбированием, витрэктомией .
- Эндофтальмит. Воспаление внутренних тканей глазного яблока (стекловидного тела) – редкое, но очень опасное осложнение микрохирургии глаза. Оно связано:
- с занесением инфекции внутрь глаза во время операции;
- с ослабленным иммунитетом;
- с сопутствующими глазными болезнями (конъюнктивит, блефатит и др.)
- с инфицированием слезных протоков.
Симптомы: резкая боль, значительное ухудшение зрения (видны только светотени), покраснение глазного яблока, отек век. Необходима экстренная терапия в стационарном отделении глазной хирургии, в противном случае произойдет потеря глаза и развитие менингита.
Отдаленные патологические изменения
Нежелательные последствия могут обнаружиться через 2-3 месяца после операции. К ним относятся:
- Кистоидный макулярный отек. Воспаление центральной части сетчатки (макулы)развивается в результате разрыва хрусталиковой капсулы во время операции; инфекции в стекловидном теле. Сахарный диабет, глаукома, увеит часто провоцируют отек макулы. Поражается самая важная часть сетчатки – желтое тело, где фокусируются световые лучи и происходит передача нервных импульсов в мозг. Ранняя диагностика отека сетчатки затруднена, симптомы выражены нечетко:
- ухудшение зрения, особенно по утрам;
- размытое волнистое изображение предметов;
- розовый оттенок изображения;
- светонеприязнь.
Точный диагноз отека макулы возможен только при оптической томографии и ангиографии сетчатки. Лечится заболевание антибиотиками в комплексе со средствами антивоспалительной терапии. При успешной терапии через 2-3 месяца отек рассасывается, и зрение восстанавливается.
- «Вторичная катаракта». Позднее послеоперационное осложнение, возникает через 6-12 месяцев. Искусственный хрусталик, заменяющий изъятую «биологическую линзу», работает исправно, поэтому название «катаракта» в данном случае является неточным. Помутнение возникает не на ИОЛ, а на капсуле, в которой она находится. На поверхности оболочки продолжают регенерировать клетки естественного хрусталика. Смещаясь в оптическую зону, они накапливаются там и препятствуют прохождению лучей света. Возвращаются симптомы катаракты: туман, размытые очертания, ослабленное цветоразличение, мушки перед глазами и т.д. Патология лечится двумя способами:
- хирургическая капсулотомия – операция по удалению засоренной пленки капсульного мешка, в ходе неё делается отверстие для доступа лучей света к сетчатке;
- очистка задней стенки капсулы с помощью лазера.
Правильный выбор ИОЛ уменьшает вероятность развития осложнения: наименьший процент развития посткатаракты дает имплантация акриловых линз с квадратными краями.

Отправляя сообщение, Вы разрешаете сбор и обработку персональных данных.
Политика конфиденциальности.